【名醫開講】早期肺癌治療新策略 輔助治療逆轉復發命運

整理/癌症希望基金會
肺癌連續42年高居國人十大死因榜首。根據國健署最新數據,民國111年有1萬7,643人罹患肺癌,稱霸癌症發生人數之首!自2022年政府推行低劑量電腦斷層掃描(LDCT)篩檢計畫以來,越來越多早期肺癌病人得以被及早診斷。然而,早期肺癌即使接受手術,仍可能因腫瘤微轉移或殘存癌細胞而導致復發。根據研究發現,治療早期肺癌的新策略是在手術前、手術後積極進行輔助治療,可以顯著降低復發率。

手術後進行輔助治療:狙擊癌細胞、降低復發風險
林口長庚醫院肺腫瘤及內視鏡科主任柯皓文指出,肺癌可分為四期,其中前三期又細分為A、B、C期。從第一期到第三期A的病人多可接受手術治療,被歸為早期肺癌。
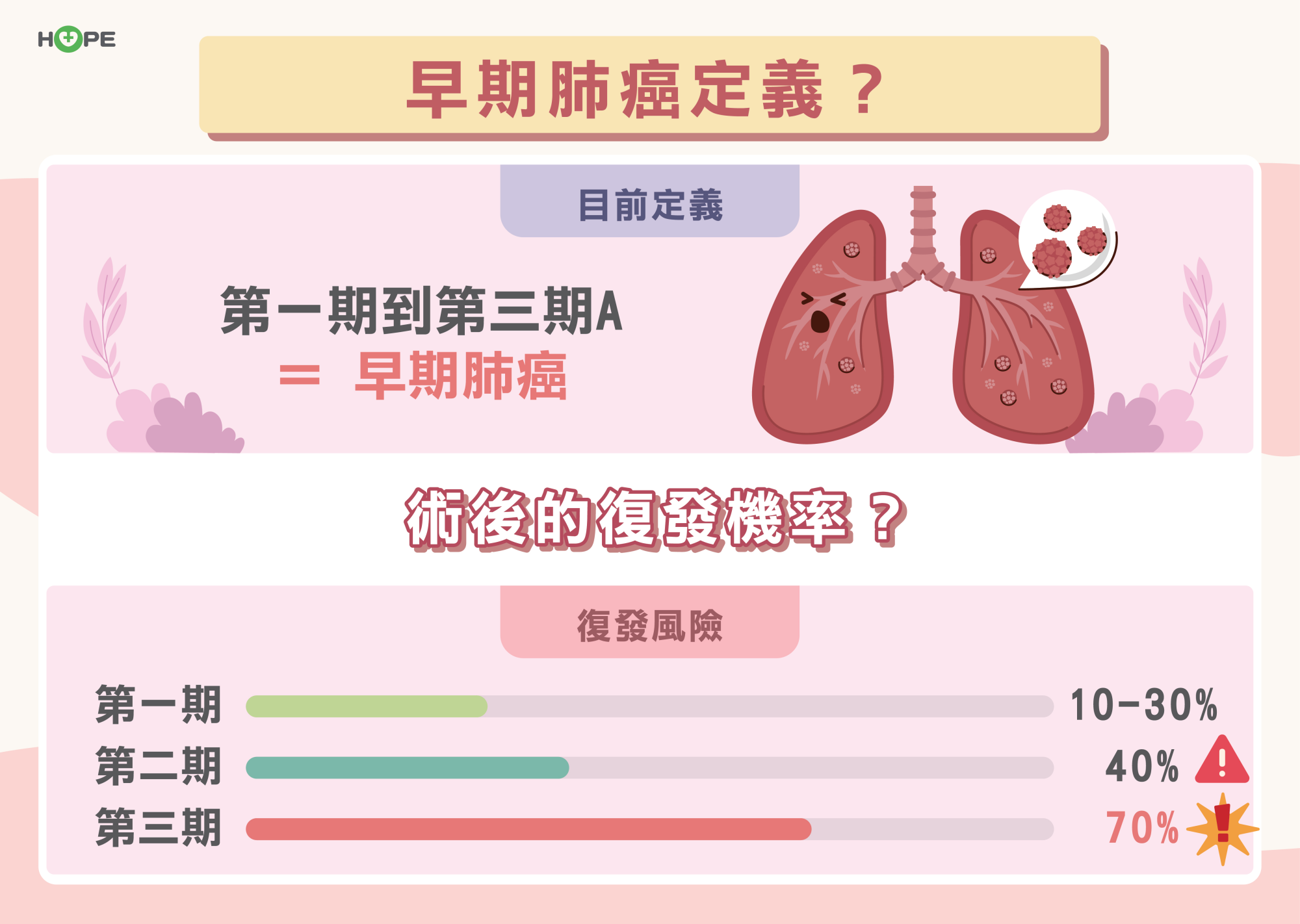

以第一期A來說,腫瘤小於三公分,手術後通常只需定期追蹤即可。但從第一期B到第三期B的病人,癌細胞可能在手術前已經偷偷擴散出去,或手術後體內仍有殘存癌細胞,這些的「敗兵殘將」可能再次作亂,術後輔助治療可以追殺癌細胞,進一步鞏固治療效果。
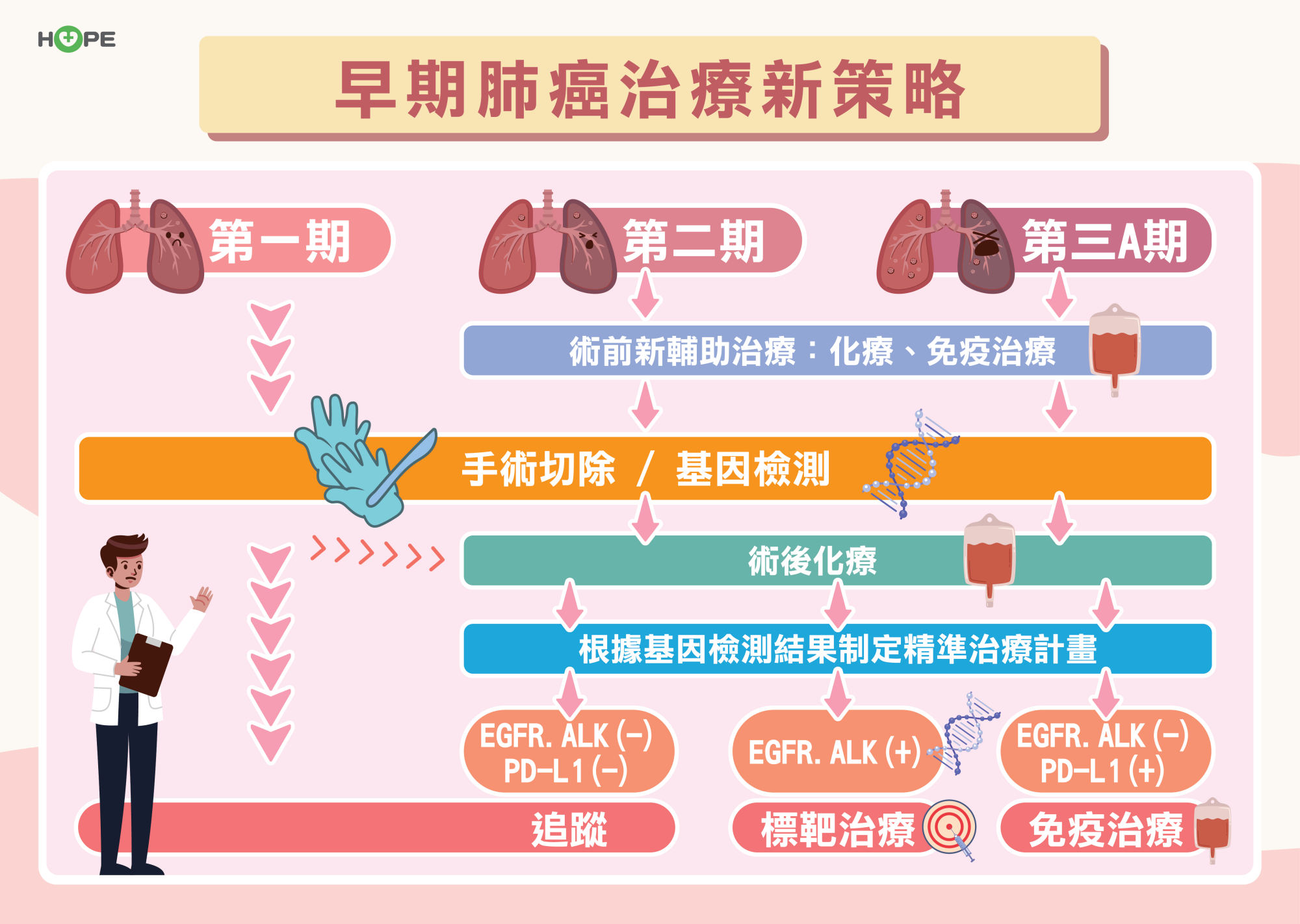
過去,標靶藥物和免疫療法是用於晚期肺癌,但現在這些療法被提前應用於早期肺癌的術後輔助治療,可加強治療效果,大幅降低復發率、提升存活率。
手術前進行輔助治療:縮小腫瘤、提高手術成功率
對於第三期或腫瘤較大、已侵犯淋巴結的肺癌病人,術前輔助治療更是重要。柯皓文解釋,手術前的治療目的是希望縮小腫瘤,甚至將第三期降至第二期,從而提高手術成功率。同時,術前治療的反應還能提供重要資訊,若腫瘤縮小,說明治療有效,術後可延續相同療法;反之,若治療無效,則需調整術後治療策略,換其他的藥物來打擊癌細胞。
早期肺癌病人應檢測基因 助挑選輔助藥物、掌握關鍵時刻
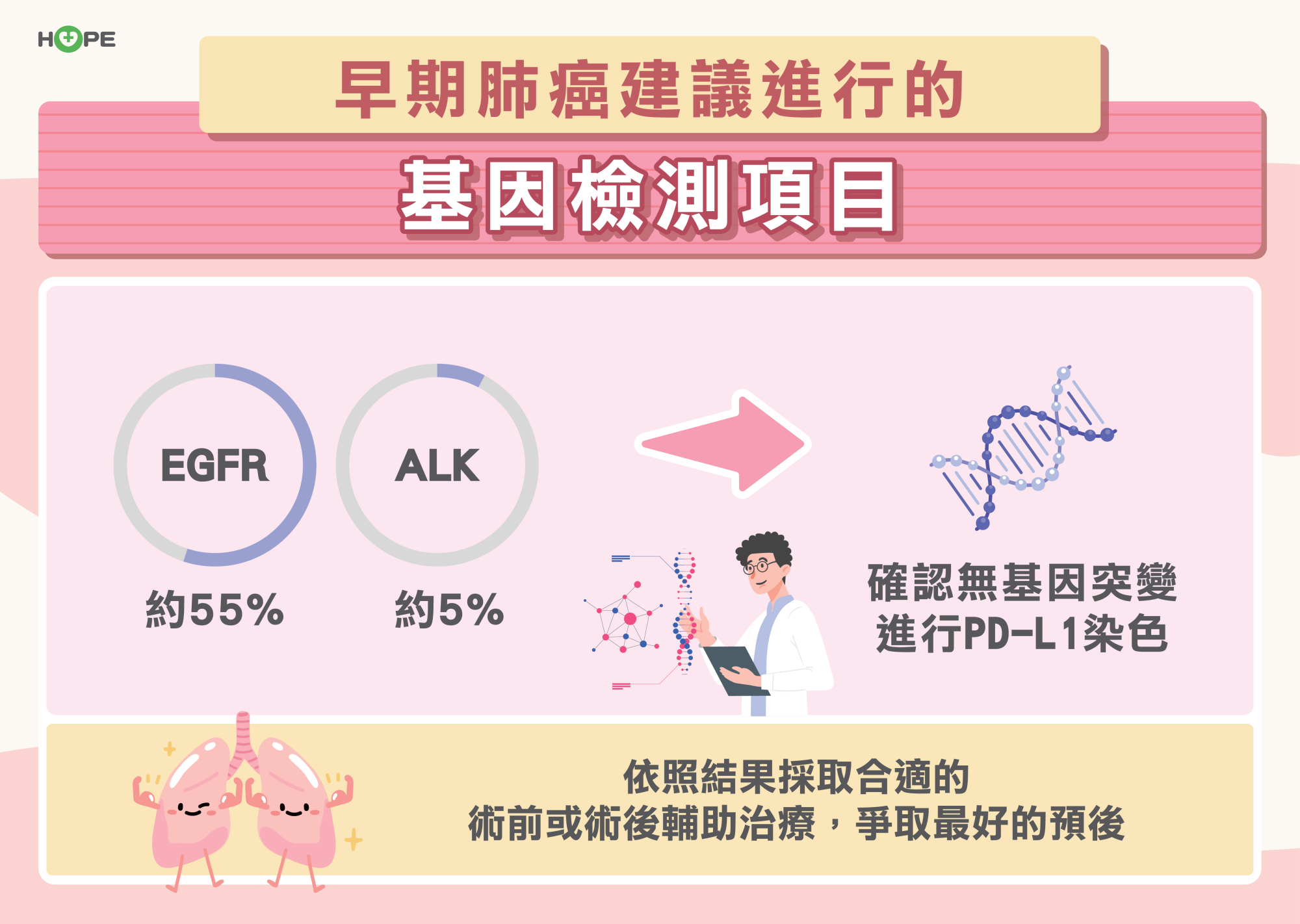
根據研究顯示,約55%的早期肺癌病人帶有EGFR基因突變,約5%具有ALK基因突變。這些病人在手術後接受抗EGFR或抗ALK的標靶藥物輔助治療,可以大幅降低復發風險。
柯皓文建議,針對約40%無EGFR與ALK基因變異的早期肺癌病人,可進行PD-L1染色以評估是否適合在手術前、後使用免疫療法來縮小腫瘤或降低復發。此外,在經濟條件允許下可考慮做次世代基因檢測(NGS),以了解是否還有其他的基因突變,因為在臺灣約三分之二的肺癌病人帶有基因突變,復發機會較高,提前得知有助於掌握病情變化。
有無做輔助治療 病患命運大不同
柯皓文回憶,在新冠疫情前曾遇到兩位早期肺癌病人,命運卻截然不同。一名男性為第一期A,因不符合臨床試驗條件,術後未接受輔助治療。一年後不幸復發,雖然後續接受晚期肺癌的標靶藥物治療,但仍反覆復發,最終不敵病魔離世。
另一名第三期B病人,在與醫療團隊共同討論下決定手術前先接受化療+免疫藥物輔助治療、以縮小腫瘤,經過三個療程的治療,確認腫瘤縮小後再進行手術將腫瘤切除,並持續追加術後輔助治療,至今已三年無復發,情況良好。
邁向精準醫療時代 打贏肺癌戰役
- 觀看完整直播:https://youtu.be/oJahOltbGhQ
讓專家用 10 分鐘帶你掌握先機,精準打擊肺癌防復發!
