【名醫開講】轉移性大腸癌拚根治!醫師教你一線到四線藥物怎麼選

癌別
諮詢/臺大醫院 腫瘤醫學部 梁逸歆醫師
整理/癌症希望基金會
大腸直腸癌是國人常見的癌症之一,發生率高居第二。早期發現的病人,可以透過手術直接切除腫瘤;但如果癌細胞已經擴散,就不再是局部作戰,而是進入全身性抗戰。晚期的轉移性大腸癌,在前兩線治療階段就要把能用的藥物全部用上,這是作戰火力最強的時刻,不只能有效控制病情,還有機會讓腫瘤縮小,進一步開刀,爭取根治機會。
臺大醫院腫瘤醫學部主治醫師梁逸歆指出,大腸直腸癌最容易轉移到肝臟、肺臟、淋巴結,少數則轉移至腹膜、腎上腺、骨頭、腦部,第一線、第二線是治療的關鍵期,而現在已進入精準醫療時代,治療前要先做基因檢測,擬定作戰策略。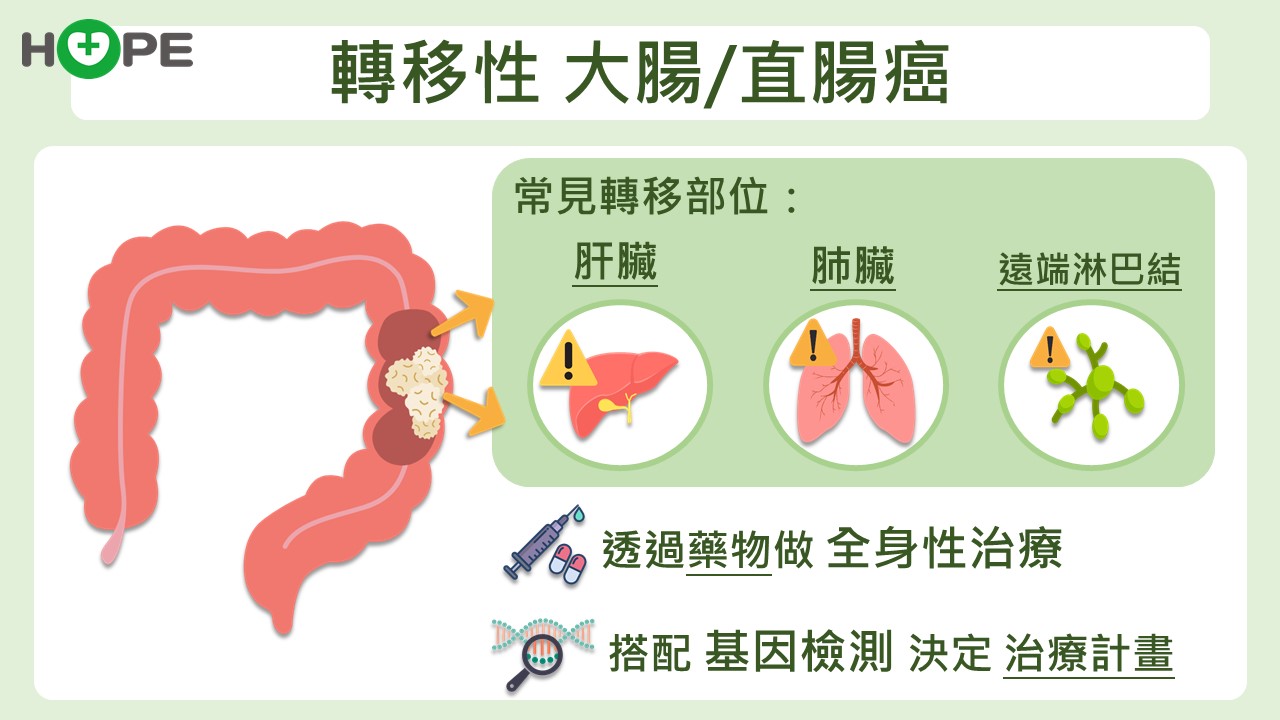
前二線治療找三個基因 RAS基因占九成
前兩線治療一定要先檢測三個基因,即是:RAS、BRAF及MSI-H。其中RAS最常見,約略有一半轉移性大腸直腸癌是屬於沒有突變的「野生型」,一半是基因突變型。另外兩種的BRAF基因突變有針對BRAF標靶藥物可治療,MSI-H基因突變可以做免疫療法。
RAS野生型與突變型 用藥組合不一樣
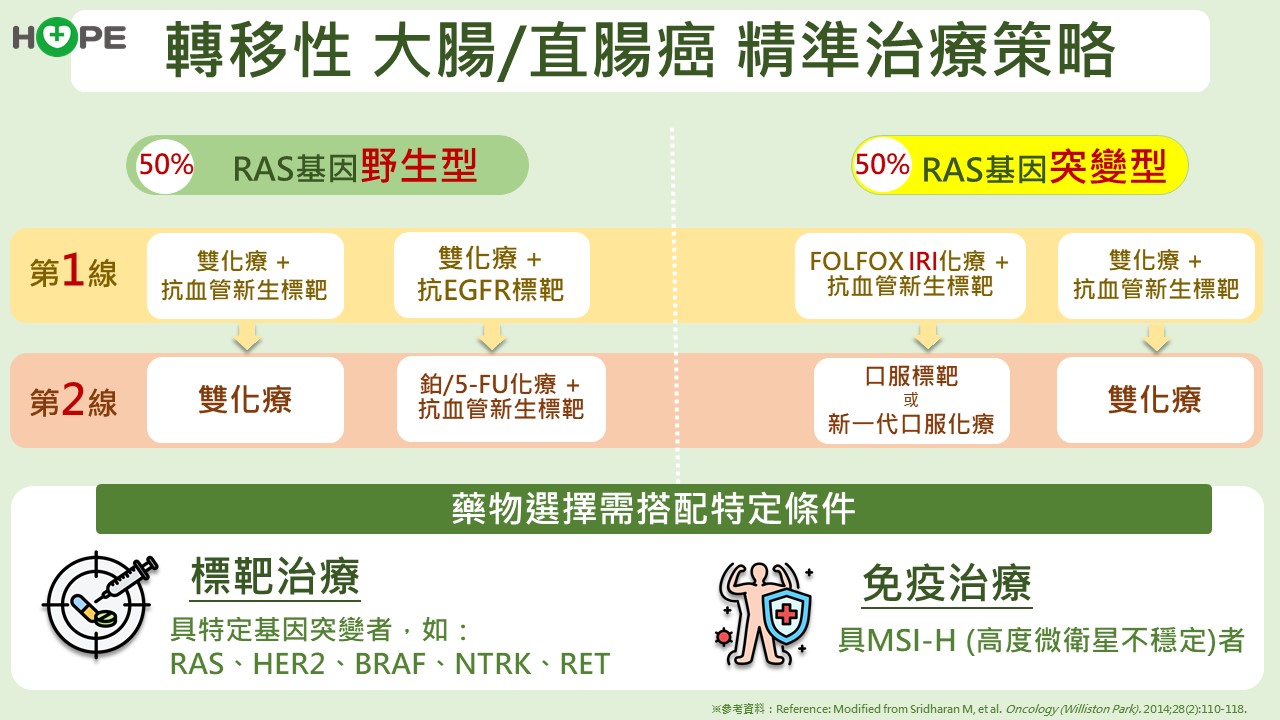
人數最多的RAS基因,可分為野生型及基因突變型,第一及第二線的用藥方式不同。
RAS野生型有二種標靶藥物,抗上皮生長因子標靶藥物以及抗血管新生標靶藥物,第一線通常會合併二種化學治療的組合,因此標準的第一線治療就是選擇一種標靶藥物合併雙化學治療的組合, 若是出現抗藥性進入第二線,則交換至另一種標靶藥物以及另一種化學治療藥物的合併治療。
RAS基因突變型僅能用一種抗血管新生標靶藥物,第一線可以合併二種化療藥物,沒有療效後的第二線用藥也就是換成另外一種化學治療組合,標靶藥物則維持是抗血管新生標靶藥物(但健保不給付)。
一、二線治療最大差異 更換化療藥物
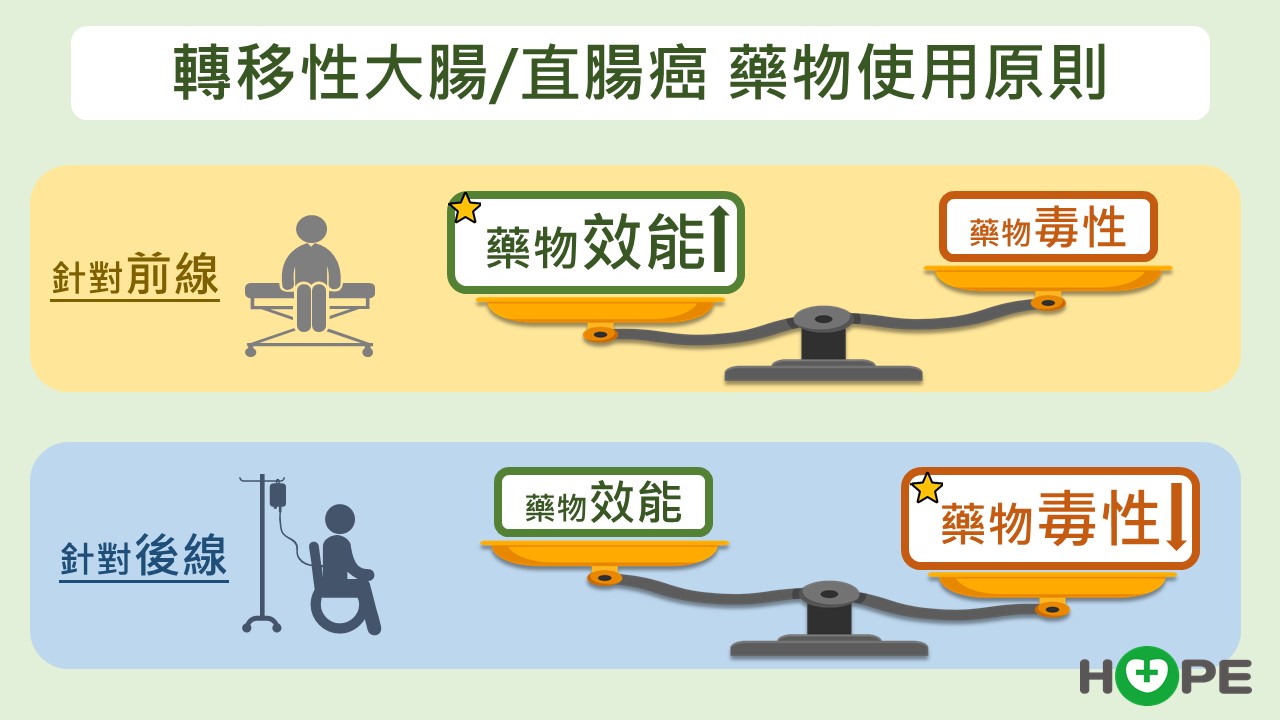
不論野生型還是基因突變型,第一線治療出現抗藥性,馬上接續第二線藥物。梁逸歆醫師指出,一線與二線治療最大的不同是要更換化療藥物,目前有三種化療藥物,每次會使用兩種化學治療藥物的組合, 進入二線時都已全部上陣。
RAS基因突變的療效比較差,有些病人第一線就希望用上所有武器,使用三合一(FOLFOX IRI)化療,搭配標靶藥物全力出擊。不過多數年長病患無法承受這種高強度的化療,還是選擇雙化療。
撐過二線後 還有三、四線可以接力
當病情進展到第三線治療,仍有多種藥物可用,這時會再次進行基因檢測,可能檢測數個至數百個基因,一旦發現有對應標靶藥,可以再到「兵火庫」拿出武器來轟炸敵軍。然而這些治療都沒有健保給付。
RAS野生型和突變型第三線治療有兩種健保的選擇,詳如圖示:
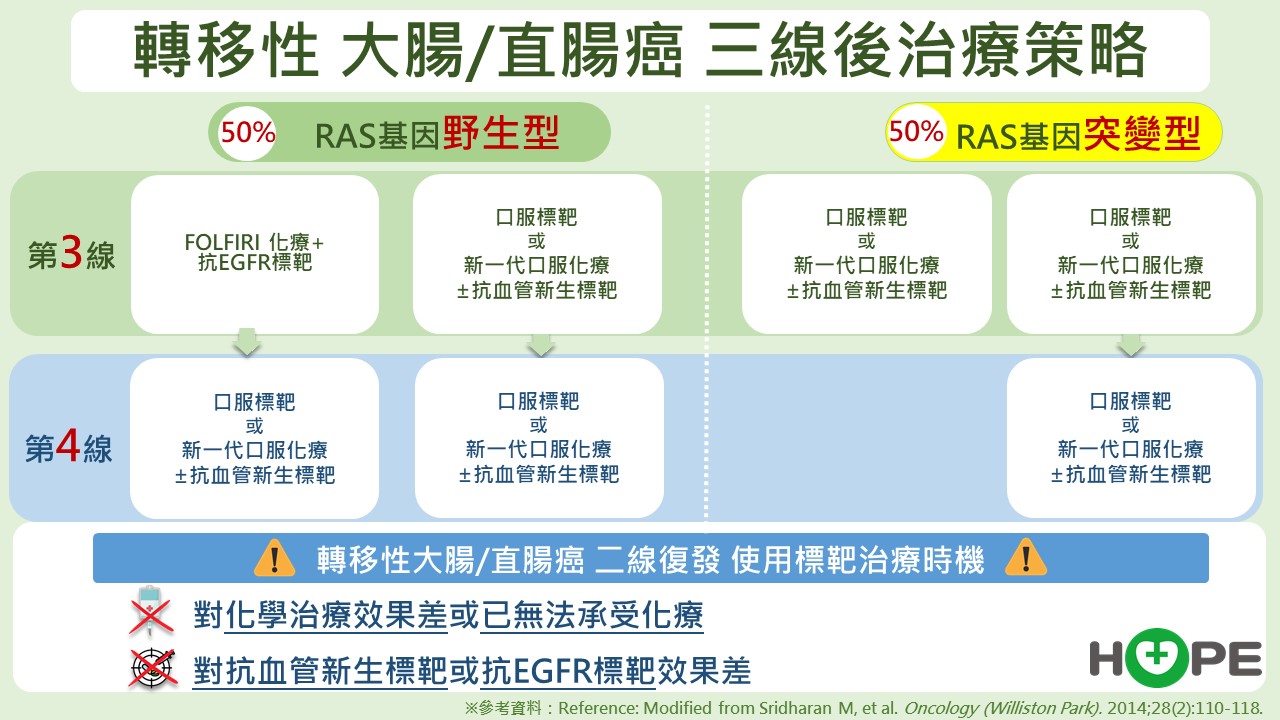
無論基因突變與否 這3種藥可以通殺
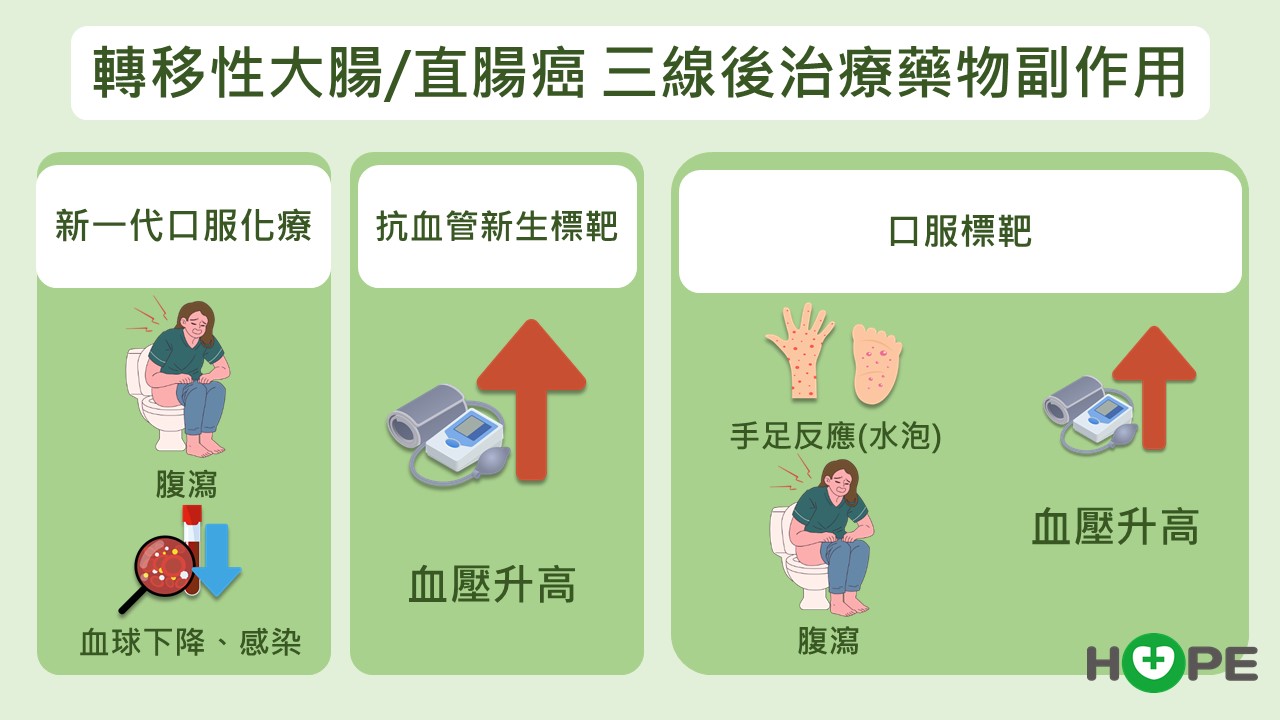
梁逸歆醫師指出,這些藥物中,有三種可以「通殺」,不管有無基因變異都可以使用,其中二種為口服標靶藥物,一種是新一代口服化療。
若是第三線也失效,還有第四線用藥選擇。藥物使用順序為,口服標靶合併抗血管新生標靶,無效再改用口服化療合併抗血管新生標靶,出現抗藥性再更換其他標靶藥物。梁逸歆醫師說,只要策略正確,就能一線接一線地撐下去,未來隨著新藥問世,甚至可能延伸到第十線治療,為病人帶來更長的時間與更多希望。
藥物副作用可監控 不要放棄治療
無論是化療或標靶藥都有副作用,新一代口服化療藥物有血球下降、抵抗力低下、腹瀉等。標靶藥物中常見手掌跟腳掌起水泡、腹瀉、疲憊等;但全新的標靶副作用較為輕微,會有血壓上升。而這些副作用絕大多數都能妥善處理。
梁逸歆醫師強調,轉移性大腸癌雖是晚期,但並非無藥可醫。從基因檢測開始,只要善用每一線藥物,就能一線接一線延續生命,病人不輕言放棄,就有希望迎來曙光。
*文章內數據由醫師分享或其個人經驗所得
*感謝公益夥伴支持本篇文章
人數最多的RAS基因,可分為野生型及基因突變型,第一及第二線的用藥方式不同。
RAS野生型有二種標靶藥物,抗上皮生長因子標靶藥物以及抗血管新生標靶藥物,第一線通常會合併二種化學治療的組合,因此標準的第一線治療就是選擇一種標靶藥物合併雙化學治療的組合, 若是出現抗藥性進入第二線,則交換至另一種標靶藥物以及另一種化學治療藥物的合併治療。
RAS基因突變型僅能用一種抗血管新生標靶藥物,第一線可以合併二種化療藥物,沒有療效後的第二線用藥也就是換成另外一種化學治療組合,標靶藥物則維持是抗血管新生標靶藥物(但健保不給付)。
一、二線治療最大差異 更換化療藥物
不論野生型還是基因突變型,第一線治療出現抗藥性,馬上接續第二線藥物。梁逸歆醫師指出,一線與二線治療最大的不同是要更換化療藥物,目前有三種化療藥物,每次會使用兩種化學治療藥物的組合, 進入二線時都已全部上陣。
RAS基因突變的療效比較差,有些病人第一線就希望用上所有武器,使用三合一(FOLFOX IRI)化療,搭配標靶藥物全力出擊。不過多數年長病患無法承受這種高強度的化療,還是選擇雙化療。
撐過二線後 還有三、四線可以接力
當病情進展到第三線治療,仍有多種藥物可用,這時會再次進行基因檢測,可能檢測數個至數百個基因,一旦發現有對應標靶藥,可以再到「兵火庫」拿出武器來轟炸敵軍。然而這些治療都沒有健保給付。
RAS野生型和突變型第三線治療有兩種健保的選擇,詳如圖示:

無論基因突變與否 這3種藥可以通殺
梁逸歆醫師指出,這些藥物中,有三種可以「通殺」,不管有無基因變異都可以使用,其中二種為口服標靶藥物,一種是新一代口服化療。
若是第三線也失效,還有第四線用藥選擇。藥物使用順序為,口服標靶合併抗血管新生標靶,無效再改用口服化療合併抗血管新生標靶,出現抗藥性再更換其他標靶藥物。梁逸歆醫師說,只要策略正確,就能一線接一線地撐下去,未來隨著新藥問世,甚至可能延伸到第十線治療,為病人帶來更長的時間與更多希望。

藥物副作用可監控 不要放棄治療
無論是化療或標靶藥都有副作用,新一代口服化療藥物有血球下降、抵抗力低下、腹瀉等。標靶藥物中常見手掌跟腳掌起水泡、腹瀉、疲憊等;但全新的標靶副作用較為輕微,會有血壓上升。而這些副作用絕大多數都能妥善處理。

梁逸歆醫師強調,轉移性大腸癌雖是晚期,但並非無藥可醫。從基因檢測開始,只要善用每一線藥物,就能一線接一線延續生命,病人不輕言放棄,就有希望迎來曙光。
*文章內數據由醫師分享或其個人經驗所得
*感謝公益夥伴支持本篇文章
不論野生型還是基因突變型,第一線治療出現抗藥性,馬上接續第二線藥物。梁逸歆醫師指出,一線與二線治療最大的不同是要更換化療藥物,目前有三種化療藥物,每次會使用兩種化學治療藥物的組合, 進入二線時都已全部上陣。
RAS基因突變的療效比較差,有些病人第一線就希望用上所有武器,使用三合一(FOLFOX IRI)化療,搭配標靶藥物全力出擊。不過多數年長病患無法承受這種高強度的化療,還是選擇雙化療。當病情進展到第三線治療,仍有多種藥物可用,這時會再次進行基因檢測,可能檢測數個至數百個基因,一旦發現有對應標靶藥,可以再到「兵火庫」拿出武器來轟炸敵軍。然而這些治療都沒有健保給付。
RAS野生型和突變型第三線治療有兩種健保的選擇,詳如圖示:
無論基因突變與否 這3種藥可以通殺
梁逸歆醫師指出,這些藥物中,有三種可以「通殺」,不管有無基因變異都可以使用,其中二種為口服標靶藥物,一種是新一代口服化療。
若是第三線也失效,還有第四線用藥選擇。藥物使用順序為,口服標靶合併抗血管新生標靶,無效再改用口服化療合併抗血管新生標靶,出現抗藥性再更換其他標靶藥物。梁逸歆醫師說,只要策略正確,就能一線接一線地撐下去,未來隨著新藥問世,甚至可能延伸到第十線治療,為病人帶來更長的時間與更多希望。

藥物副作用可監控 不要放棄治療
無論是化療或標靶藥都有副作用,新一代口服化療藥物有血球下降、抵抗力低下、腹瀉等。標靶藥物中常見手掌跟腳掌起水泡、腹瀉、疲憊等;但全新的標靶副作用較為輕微,會有血壓上升。而這些副作用絕大多數都能妥善處理。

梁逸歆醫師強調,轉移性大腸癌雖是晚期,但並非無藥可醫。從基因檢測開始,只要善用每一線藥物,就能一線接一線延續生命,病人不輕言放棄,就有希望迎來曙光。
*文章內數據由醫師分享或其個人經驗所得
*感謝公益夥伴支持本篇文章
梁逸歆醫師指出,這些藥物中,有三種可以「通殺」,不管有無基因變異都可以使用,其中二種為口服標靶藥物,一種是新一代口服化療。
若是第三線也失效,還有第四線用藥選擇。藥物使用順序為,口服標靶合併抗血管新生標靶,無效再改用口服化療合併抗血管新生標靶,出現抗藥性再更換其他標靶藥物。梁逸歆醫師說,只要策略正確,就能一線接一線地撐下去,未來隨著新藥問世,甚至可能延伸到第十線治療,為病人帶來更長的時間與更多希望。
無論是化療或標靶藥都有副作用,新一代口服化療藥物有血球下降、抵抗力低下、腹瀉等。標靶藥物中常見手掌跟腳掌起水泡、腹瀉、疲憊等;但全新的標靶副作用較為輕微,會有血壓上升。而這些副作用絕大多數都能妥善處理。

梁逸歆醫師強調,轉移性大腸癌雖是晚期,但並非無藥可醫。從基因檢測開始,只要善用每一線藥物,就能一線接一線延續生命,病人不輕言放棄,就有希望迎來曙光。
*文章內數據由醫師分享或其個人經驗所得
*感謝公益夥伴支持本篇文章
