【名醫開講】骨髓移植排斥不用怕 制勝大魔王GvHD全攻略

諮詢/臺大醫院內科部血液科暨中華民國血液及骨髓移植學會秘書長 蔡承宏醫師
整理/癌症希望基金會
罹患血液癌症進行異體幹細胞移植,最怕碰上「大魔王」移植物抗宿主疾病(GvHD,graft versus host disease),也就是俗稱的排斥,不僅影響生活品質,甚至會危及生命。過去病人發生排斥,對第一線用藥類固醇無效時,醫師只能將手上武器統統用上,但仍可能無法挽回劣勢。目前已有標靶藥物可以做為第二線治療,病人有了截然不同的轉機。
異體移植基因型越不合 免疫細胞攻擊力道越大

臺大醫院內科部血液科暨中華民國血液及骨髓移植學會秘書長蔡承宏醫師解釋,GvHD是血液癌症病人做異體幹細胞移植時,體內器官遭到捐贈者的免疫細胞攻擊,像是肺、肝、腸道、皮膚等,「全身上下的器官都有可能是它攻擊的對象。」
GvHD危險因子有哪些? 半相合風險高
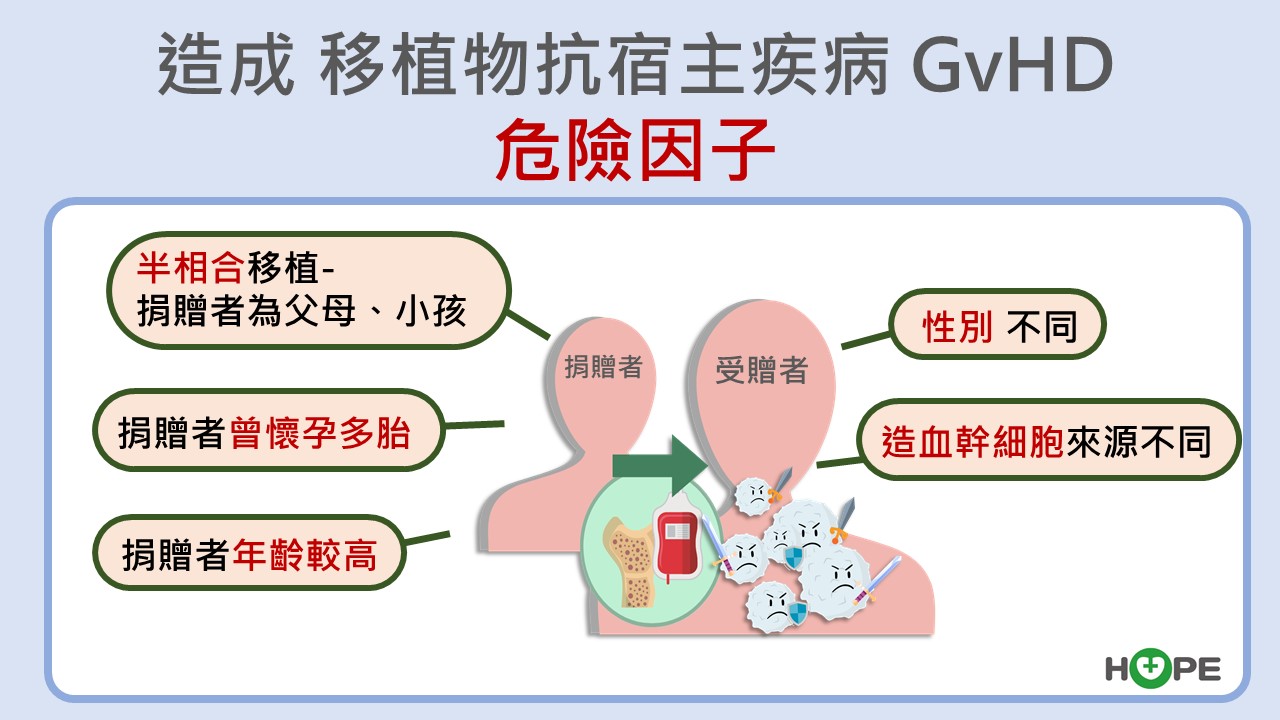
移植物抗宿主疾病GvHD有許多的危險因子,例如當捐贈對象是父母或小孩時,因為孩子的基因有一半來自爸爸、一半來自媽媽,屬於半相合,一旦移植到病人體內,免疫細胞就可能針對不認識的另一半基因發動攻擊。若捐贈者為兄弟姊妹就屬於基因全合型,或有機會在茫茫人海中找到無親屬關係、基因卻全合的捐贈者,移植後發生GvHD的風險就大大降低。
其他排斥的危險因子包括捐贈者曾懷孕多胎、年齡較高,或性別不同,如女性捐給男性者,也較容易發生GvHD。另外,造血幹細胞的來源跟排斥也有相關,發生風險最高的是周邊血幹細胞,其次是骨髓,最低的是臍帶血,不過,臍帶血取得不易、量少,移植後感染率也較高,臨床上越來越少使用。
異體移植前用藥預防 免疫系統細胞不暴衝

為了降低移植物抗宿主疾病GvHD發生機會,病人在移植後要使用三至六個月的抗排斥藥物,像是兔子血清ATG、化療藥MTX加上環孢素Cyclosporine,或是免疫抑制藥MMF和環孢素Cyclosporine的組合等。
蔡承宏說,這些預防的藥物可以有效壓制捐贈者的免疫細胞,讓它們進入病人體內後不要衝得太快或攻擊力道太強,慢慢的學習並熟悉這個新的身體,「讓它知道未來就是要住在這個家裡,要跟這些器官長相廝守,就不會對那些器官下手。」
急性排斥嚴重恐致命 第一線用藥是類固醇


類固醇治療無效免驚 二線標靶藥物來接手


