【名醫開講】攝護腺癌轉移仍有機會!新一代治療可延長存活期

諮詢/高雄長庚醫院泌尿科主任 羅浩倫 醫師
整理/癌症希望基金會
攝護腺癌近年在台灣男性癌症中發生率持續上升。根據國民健康署癌症登記資料,攝護腺癌已成為台灣男性常見癌症之一。不少病人在確診時已出現遠端轉移,讓許多家庭一聽到「轉移」便感到不安與絕望。然而隨著醫療進步,轉移性攝護腺癌的治療策略已大幅改變,透過更積極的治療布局,病人仍有機會延長存活並維持生活品質。
突破治療瓶頸:從「1 到 3 年」延長至「5 到 7 年」
高雄長庚醫院泌尿科主任羅浩倫醫師指出,過去轉移性攝護腺癌主要以傳統抗荷爾蒙治療為主,透過降低體內睪固酮抑制癌細胞生長。雖然多數病人在治療初期能獲得良好控制,但癌細胞可能在 1至3年內逐漸產生「荷爾蒙抗性」,導致疾病再次惡化。
近年臨床治療觀念逐漸改變,醫師會在傳統抗荷爾蒙治療的基礎上,及早合併新一代口服抗荷爾蒙藥物,形成所謂的「二合一療法」。研究顯示,若病人治療反應良好,疾病控制期有機會由過去的 1至3年延長至5至7年,整體存活期平均也可增加約 3年。
羅浩倫醫師表示:「現在的治療目標不只是延緩疾病惡化,而是希望讓病人有更長時間維持穩定的生活品質。只要把握治療時機,即使癌症已經轉移,仍有機會長期控制疾病。」
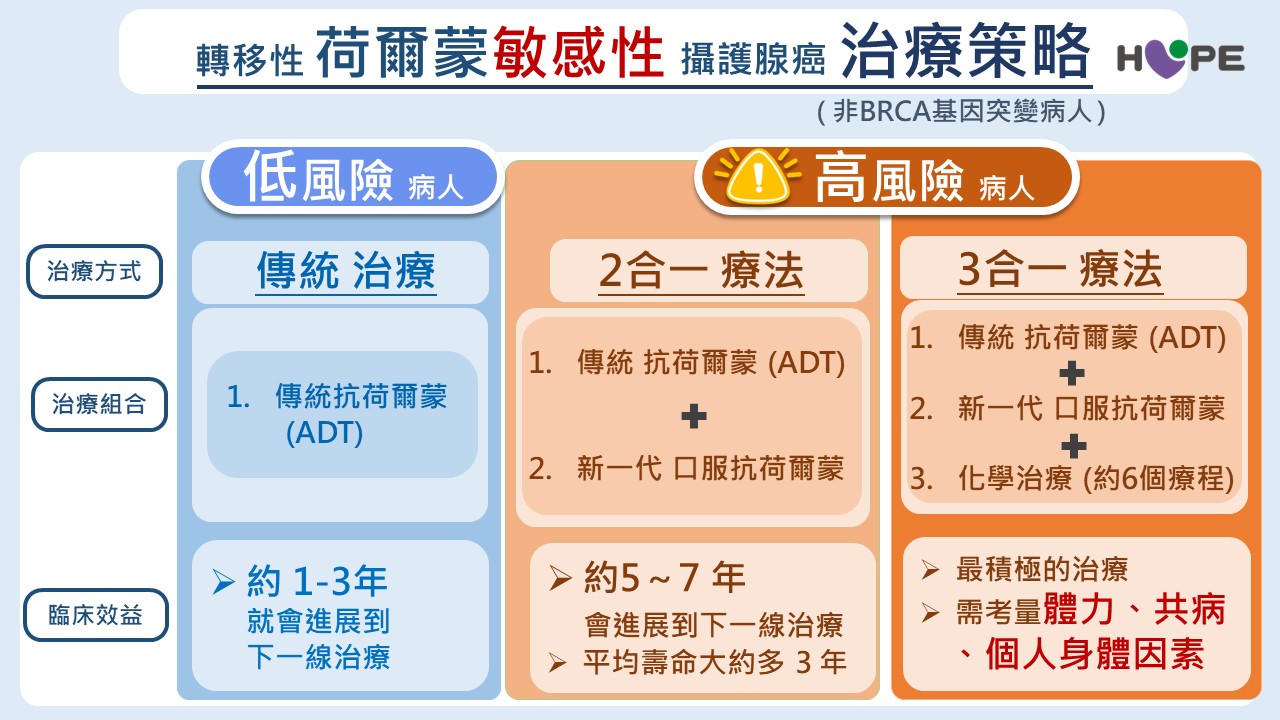
掌握治療先機:九成五病人仍具「荷爾蒙敏感性」
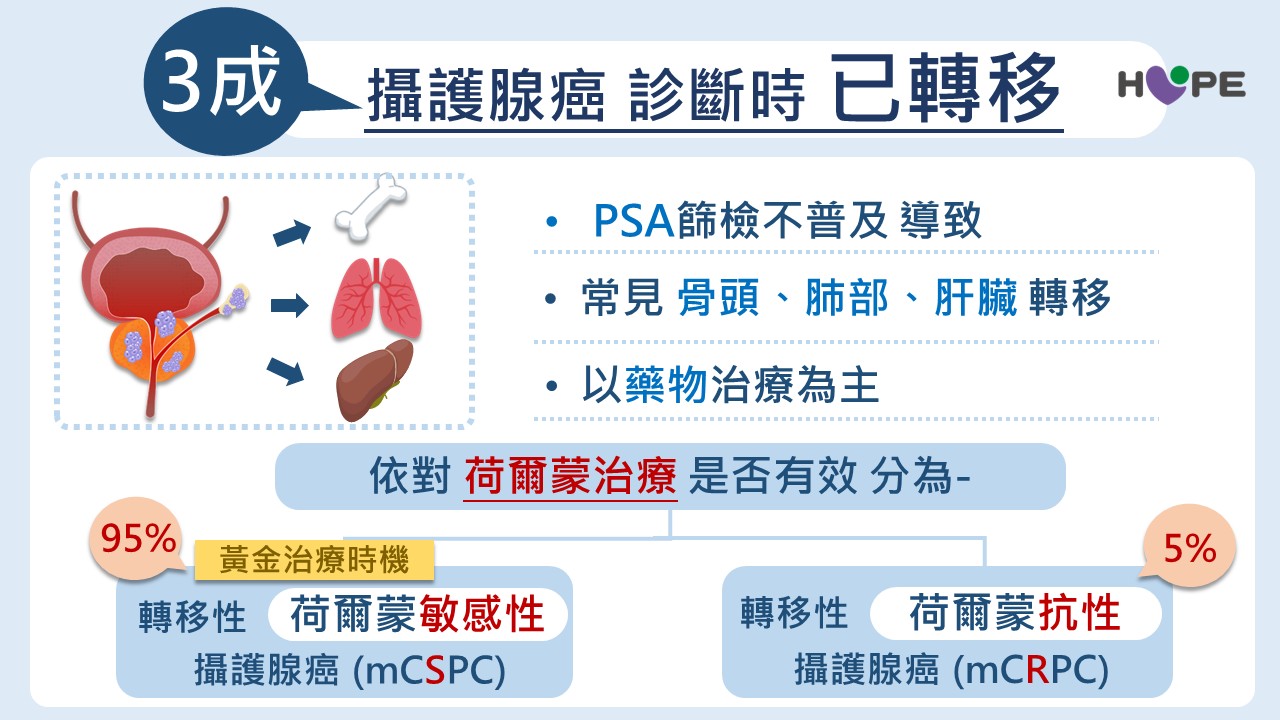
攝護腺癌屬於典型的「荷爾蒙相關癌症」。羅浩倫醫師指出,即使在轉移階段,約 95%的病人仍對抗荷爾蒙治療具有敏感性,因此早期治療策略的選擇十分關鍵。目前國際證據指出,多數轉移期攝護腺癌病人在條件允許下,接受傳統抗荷爾蒙治療加上新一代口服抗荷爾蒙藥物可比單用 傳統抗荷爾蒙治療有更多獲益;但仍需依病人的整體健康、年齡、合併症、病灶多寡(高或低負荷)、生活品質與經濟/給付情形做個別化判斷。
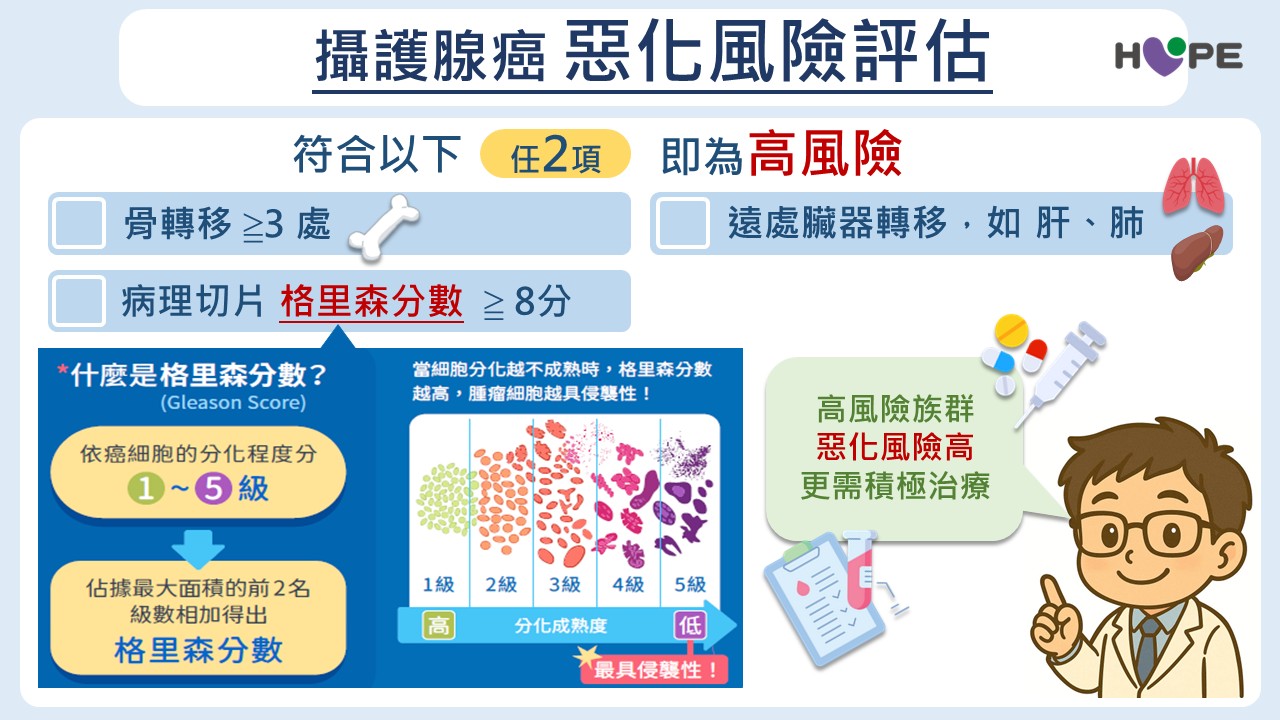
臨床上醫師會依據病人的風險程度評估是否採取更積極的治療方式。常見的高風險指標包括:
- 骨轉移三處以上
- 癌症轉移至內臟器官(如肝臟或肺臟)
- 格里森分數(Gleason score)達8分以上
若符合上述三項條件中的任一項,可能代表疾病進展速度較快,病人應該及早與醫師討論治療對策,視情況建議是否及早採取更積極的治療策略。
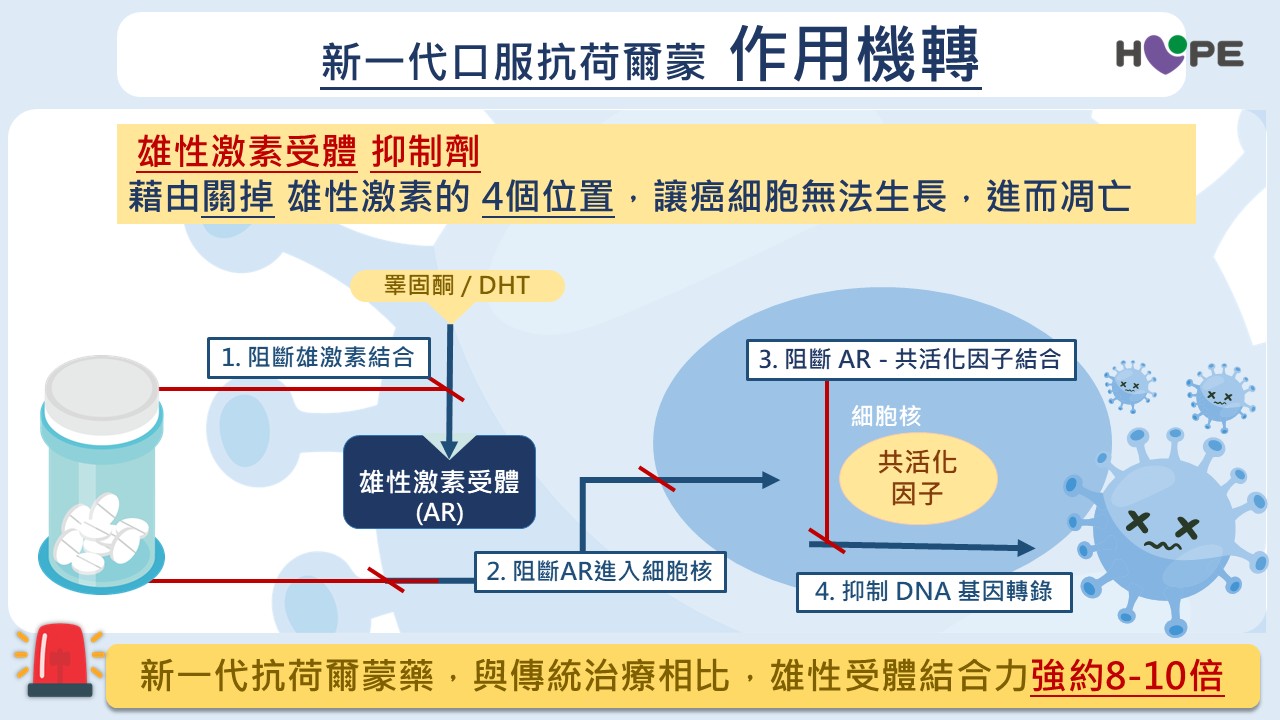
新一代藥物精準阻斷癌細胞訊號
在治療機轉上,新一代抗荷爾蒙藥物與傳統治療也有所不同。傳統治療主要透過抑制睪固酮產生,而新一代藥物則直接作用在癌細胞的「雄性激素受體」,阻斷癌細胞接收生長訊號。
羅浩倫醫師指出,新一代藥物對受體的結合能力比早期藥物強 8至10倍,能更有效抑制癌細胞生長,因此在近年逐漸成為重要的治療選擇。
PSMA正子攝影有助揪出隱藏病灶
目前部分符合高風險條件的病人,可申請健保給付新一代口服抗荷爾蒙藥物。若傳統骨骼掃描無法明確顯示轉移病灶,醫師也可能建議進一步接受 PSMA正子攝影,透過更敏感的影像技術找出微小轉移位置,以利後續治療評估。

副作用多可控制 醫師籲與醫療團隊密切配合
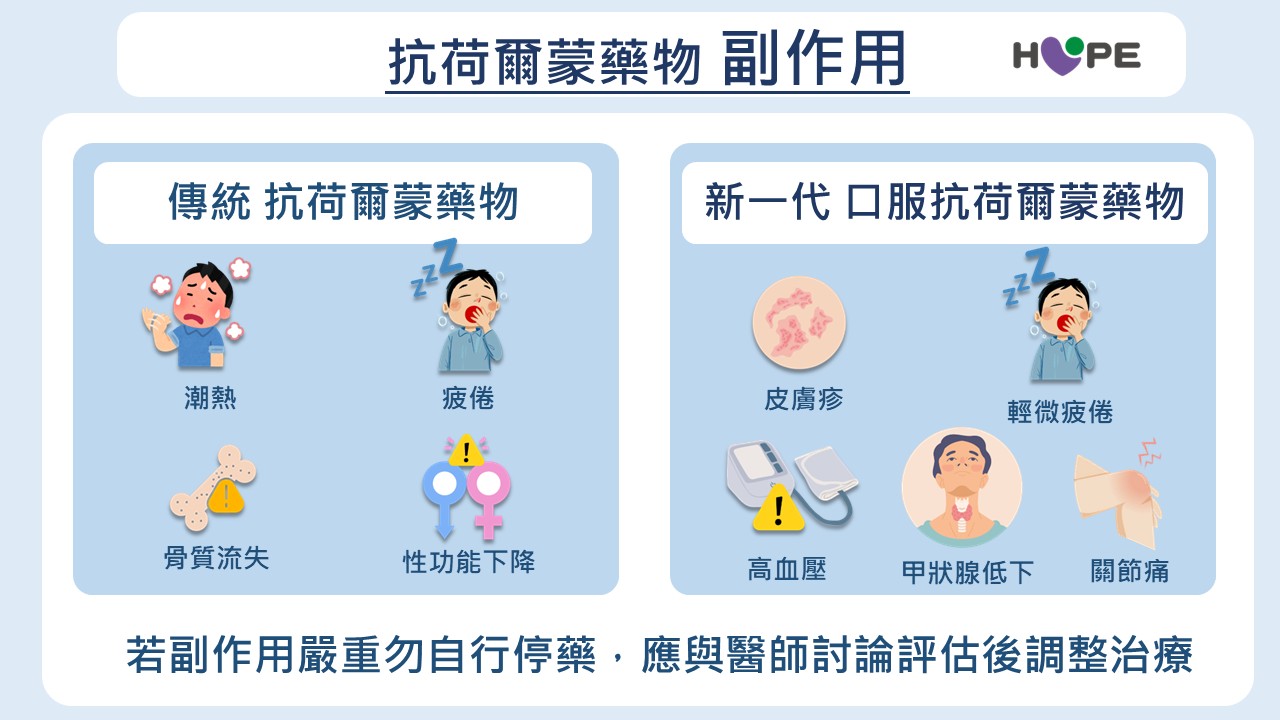
在副作用方面,傳統抗荷爾蒙治療可能出現類似男性更年期的症狀,例如熱潮紅、疲倦、骨質流失與性功能下降;新一代藥物則可能出現皮疹、高血壓或甲狀腺功能低下等情形。不過多數副作用都能透過醫療追蹤與治療獲得控制。
羅浩倫醫師提醒,面對攝護腺癌治療,除了醫療科技進步,家人的支持同樣重要。他表示,目前標準治療多採新舊抗荷爾蒙藥物合併使用策略,因此睪固酮降低所造成的性功能影響仍可能出現。不過只要與醫療團隊密切合作並規律追蹤,多數病友仍有機會延長存活並維持良好生活品質;在治療過程中,伴侶間的溝通與互相體諒,也是不少病人重要的心靈支持。
高雄長庚醫院泌尿科主任羅浩倫醫師指出,過去轉移性攝護腺癌主要以傳統抗荷爾蒙治療為主,透過降低體內睪固酮抑制癌細胞生長。雖然多數病人在治療初期能獲得良好控制,但癌細胞可能在 1至3年內逐漸產生「荷爾蒙抗性」,導致疾病再次惡化。
近年臨床治療觀念逐漸改變,醫師會在傳統抗荷爾蒙治療的基礎上,及早合併新一代口服抗荷爾蒙藥物,形成所謂的「二合一療法」。研究顯示,若病人治療反應良好,疾病控制期有機會由過去的 1至3年延長至5至7年,整體存活期平均也可增加約 3年。
羅浩倫醫師表示:「現在的治療目標不只是延緩疾病惡化,而是希望讓病人有更長時間維持穩定的生活品質。只要把握治療時機,即使癌症已經轉移,仍有機會長期控制疾病。」

攝護腺癌屬於典型的「荷爾蒙相關癌症」。羅浩倫醫師指出,即使在轉移階段,約 95%的病人仍對抗荷爾蒙治療具有敏感性,因此早期治療策略的選擇十分關鍵。目前國際證據指出,多數轉移期攝護腺癌病人在條件允許下,接受傳統抗荷爾蒙治療加上新一代口服抗荷爾蒙藥物可比單用 傳統抗荷爾蒙治療有更多獲益;但仍需依病人的整體健康、年齡、合併症、病灶多寡(高或低負荷)、生活品質與經濟/給付情形做個別化判斷。

臨床上醫師會依據病人的風險程度評估是否採取更積極的治療方式。常見的高風險指標包括:
- 骨轉移三處以上
- 癌症轉移至內臟器官(如肝臟或肺臟)
- 格里森分數(Gleason score)達8分以上
若符合上述三項條件中的任一項,可能代表疾病進展速度較快,病人應該及早與醫師討論治療對策,視情況建議是否及早採取更積極的治療策略。

新一代藥物精準阻斷癌細胞訊號
在治療機轉上,新一代抗荷爾蒙藥物與傳統治療也有所不同。傳統治療主要透過抑制睪固酮產生,而新一代藥物則直接作用在癌細胞的「雄性激素受體」,阻斷癌細胞接收生長訊號。
羅浩倫醫師指出,新一代藥物對受體的結合能力比早期藥物強 8至10倍,能更有效抑制癌細胞生長,因此在近年逐漸成為重要的治療選擇。

PSMA正子攝影有助揪出隱藏病灶
目前部分符合高風險條件的病人,可申請健保給付新一代口服抗荷爾蒙藥物。若傳統骨骼掃描無法明確顯示轉移病灶,醫師也可能建議進一步接受 PSMA正子攝影,透過更敏感的影像技術找出微小轉移位置,以利後續治療評估。

副作用多可控制 醫師籲與醫療團隊密切配合
在副作用方面,傳統抗荷爾蒙治療可能出現類似男性更年期的症狀,例如熱潮紅、疲倦、骨質流失與性功能下降;新一代藥物則可能出現皮疹、高血壓或甲狀腺功能低下等情形。不過多數副作用都能透過醫療追蹤與治療獲得控制。
羅浩倫醫師提醒,面對攝護腺癌治療,除了醫療科技進步,家人的支持同樣重要。他表示,目前標準治療多採新舊抗荷爾蒙藥物合併使用策略,因此睪固酮降低所造成的性功能影響仍可能出現。不過只要與醫療團隊密切合作並規律追蹤,多數病友仍有機會延長存活並維持良好生活品質;在治療過程中,伴侶間的溝通與互相體諒,也是不少病人重要的心靈支持。

在治療機轉上,新一代抗荷爾蒙藥物與傳統治療也有所不同。傳統治療主要透過抑制睪固酮產生,而新一代藥物則直接作用在癌細胞的「雄性激素受體」,阻斷癌細胞接收生長訊號。
羅浩倫醫師指出,新一代藥物對受體的結合能力比早期藥物強 8至10倍,能更有效抑制癌細胞生長,因此在近年逐漸成為重要的治療選擇。

目前部分符合高風險條件的病人,可申請健保給付新一代口服抗荷爾蒙藥物。若傳統骨骼掃描無法明確顯示轉移病灶,醫師也可能建議進一步接受 PSMA正子攝影,透過更敏感的影像技術找出微小轉移位置,以利後續治療評估。

副作用多可控制 醫師籲與醫療團隊密切配合
在副作用方面,傳統抗荷爾蒙治療可能出現類似男性更年期的症狀,例如熱潮紅、疲倦、骨質流失與性功能下降;新一代藥物則可能出現皮疹、高血壓或甲狀腺功能低下等情形。不過多數副作用都能透過醫療追蹤與治療獲得控制。
羅浩倫醫師提醒,面對攝護腺癌治療,除了醫療科技進步,家人的支持同樣重要。他表示,目前標準治療多採新舊抗荷爾蒙藥物合併使用策略,因此睪固酮降低所造成的性功能影響仍可能出現。不過只要與醫療團隊密切合作並規律追蹤,多數病友仍有機會延長存活並維持良好生活品質;在治療過程中,伴侶間的溝通與互相體諒,也是不少病人重要的心靈支持。

在副作用方面,傳統抗荷爾蒙治療可能出現類似男性更年期的症狀,例如熱潮紅、疲倦、骨質流失與性功能下降;新一代藥物則可能出現皮疹、高血壓或甲狀腺功能低下等情形。不過多數副作用都能透過醫療追蹤與治療獲得控制。
羅浩倫醫師提醒,面對攝護腺癌治療,除了醫療科技進步,家人的支持同樣重要。他表示,目前標準治療多採新舊抗荷爾蒙藥物合併使用策略,因此睪固酮降低所造成的性功能影響仍可能出現。不過只要與醫療團隊密切合作並規律追蹤,多數病友仍有機會延長存活並維持良好生活品質;在治療過程中,伴侶間的溝通與互相體諒,也是不少病人重要的心靈支持。

