【名醫開講】提升大腸直腸癌治療效果 精準用藥不可少!

諮詢/臺大醫院 腫瘤醫學部 梁逸歆醫師
整理/癌症希望基金會
大腸直腸癌在十大癌症發生率中排名第二,一年新增一萬六千多名病人,雖然看似駭人,還好可針對基因檢測結果精準治療,現在更有突破性發展,可透過抽血、液態切片的基因檢測方式,觀察手術後體內是否有殘存癌細胞的DNA,再決定是否要做術後輔助治療,以及規劃用藥強度,大大提升治療效果。早期大腸直腸癌的五年存活率超過八成,病人應積極接受治療。
臺大醫院腫瘤醫學部主治醫師梁逸歆表示,第一到第三期的早期大腸直腸癌病人約占七成,第四期遠端轉移的晚期大腸直腸癌病人約占三成。早期大腸癌最重要的治療是開刀切除腫瘤,第一期腫瘤小、手術切除即可,第二至三期有部分病人可以先做術前輔助治療,讓腫瘤縮小後再開刀,之後接著做術後輔助治療。
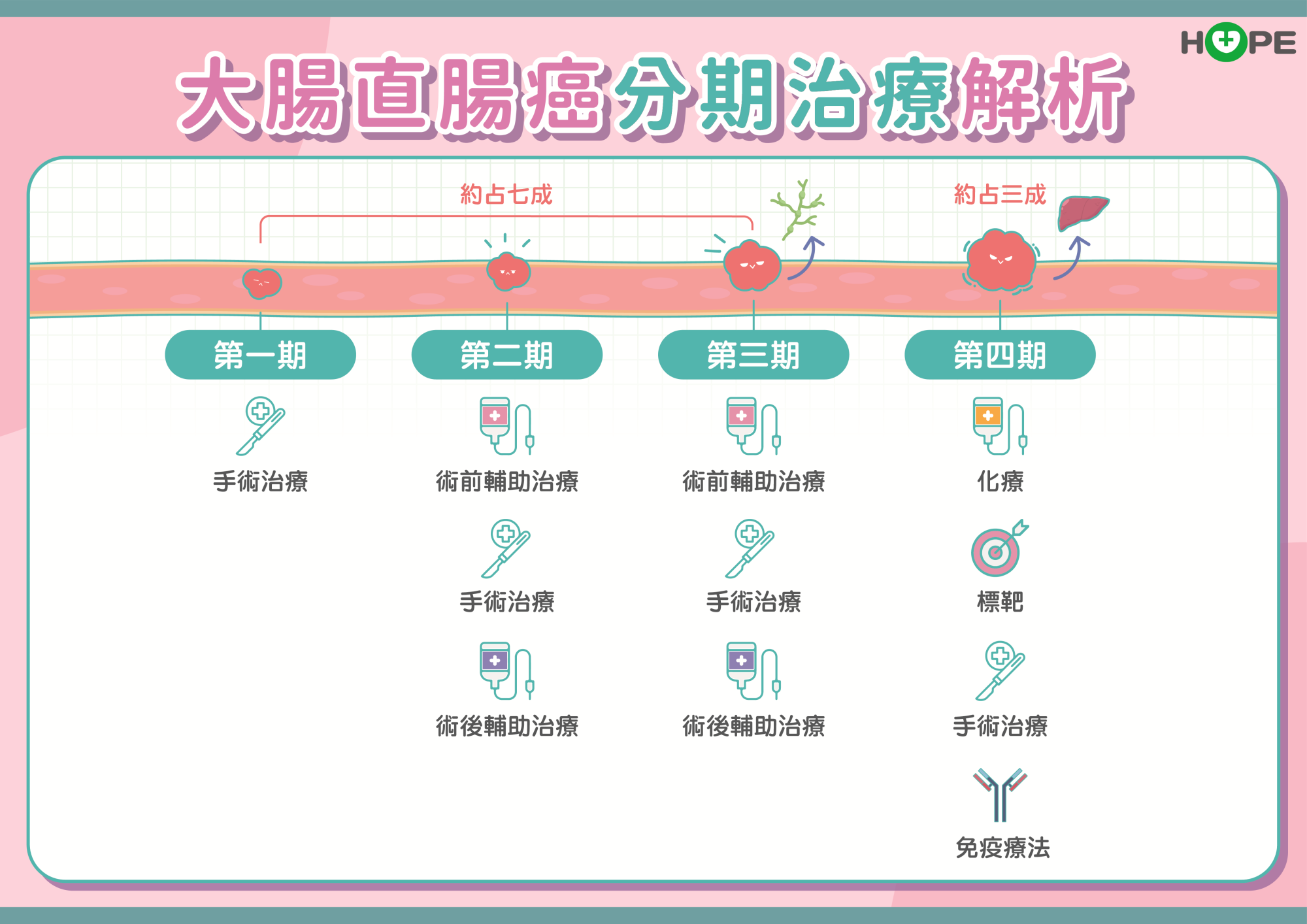
精準治療再突破 基因檢測偵察殘存癌細胞
以前病人手術後,即使透過追蹤、檢查,還是無法確定體內有無殘留的癌細胞,因此寧可錯殺一百,也不要放過一個,要做術後輔助性化療。現在精準醫療已經再往前線推進一步,透過抽血做液態切片基因檢測,觀察病人體內是否有殘存癌細胞的DNA,若是有殘存癌細胞的DNA,再做術後輔助性治療即可,並可做為用藥強度及療程的參考,針對手術後沒有殘存癌細胞DNA的低風險病人,只要定期追蹤就行。

至於第四期轉移性的病人,梁逸歆形容,「轉移性大腸直腸癌的戰場是整個身體,要做全身性的治療」,這時要做基因檢測擬定化學治療、標靶治療或是免疫治療等治療策略,「這時要將手上所有的武器都丟上去,先把戰場壓制下來,剩下殘存的癌細胞再開刀或放療清除。」
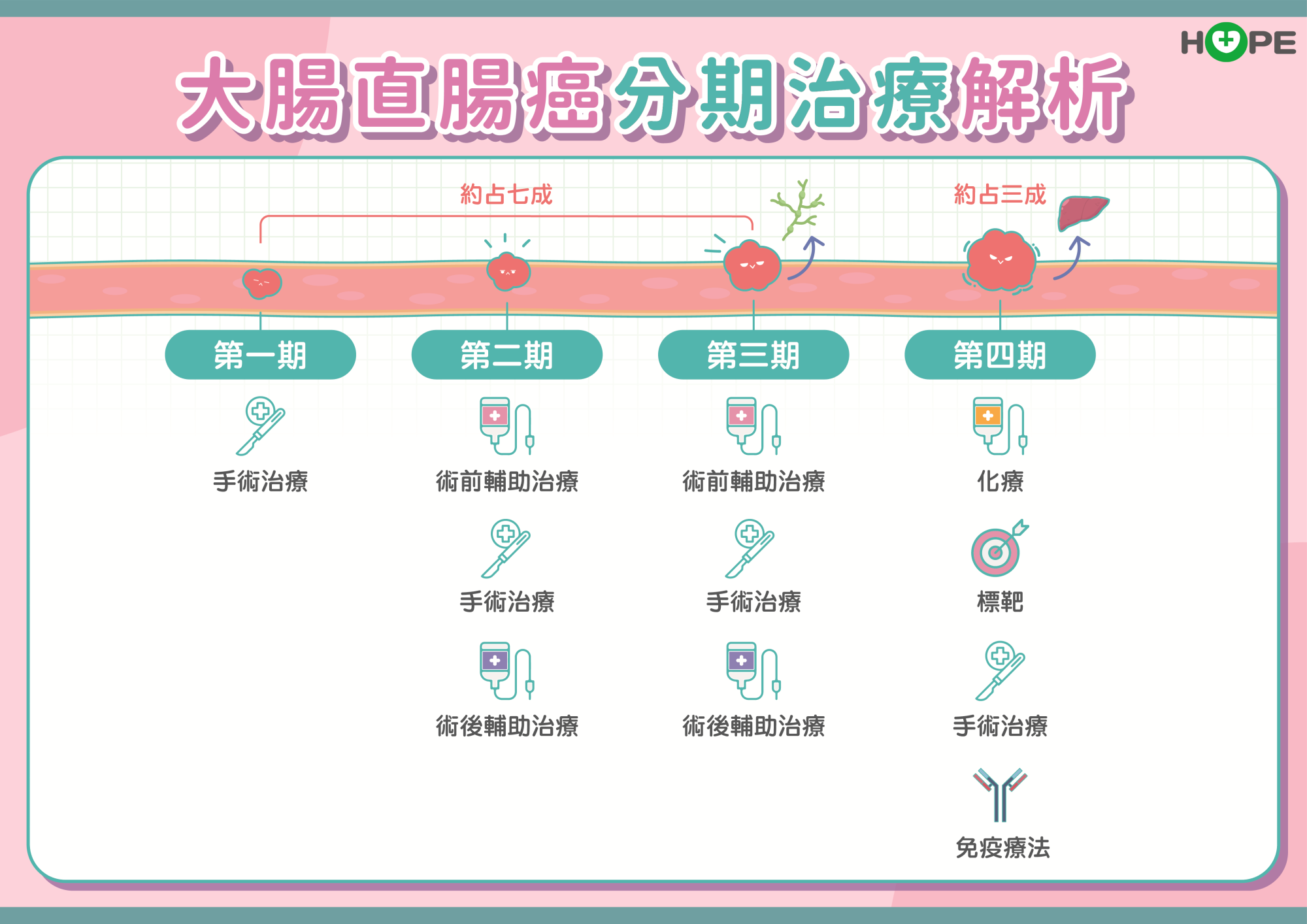
早期大腸直腸癌檢測MSI-H基因 可預測復發風險
基因檢測在大腸直腸癌治療上扮演著重要角色,次世代基因檢測一次可以檢測數十個至數百個基因,但是所費不貲,為了減輕負擔,梁逸歆認為,早期大腸直腸癌病人做基因檢測是為了預測復發的風險,不是為了治療,檢驗MSI-H基因即可。這是一種免疫基因變異,早期腸癌病人帶有此基因代表腫瘤比較容易被免疫細胞發覺,只要做根除性手術,復發率比較低。
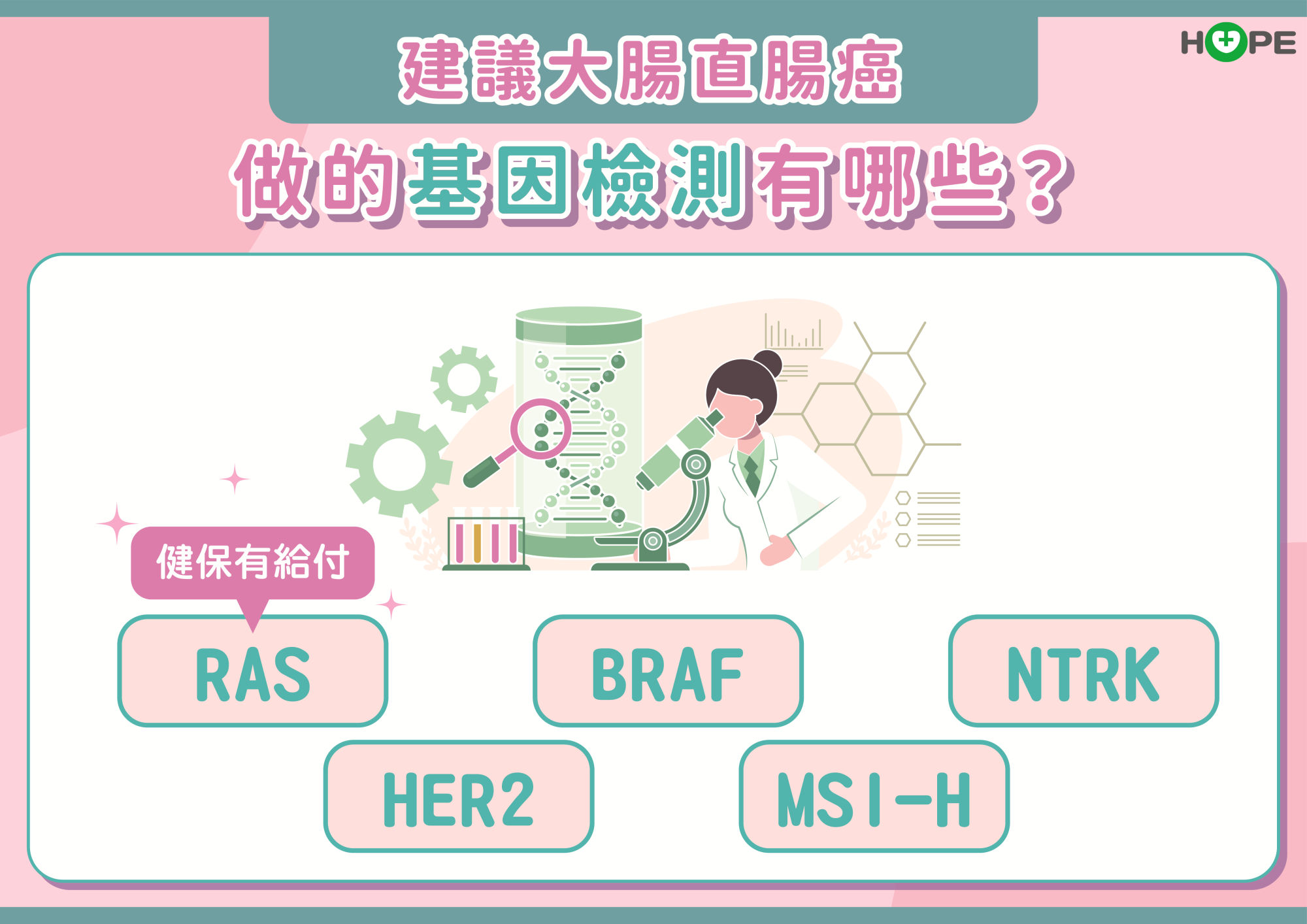
轉移性大腸直腸癌檢測五個基因 RAS基因決定用藥選擇
至於轉移性大腸直腸癌,美國國家癌症資訊網指引NCCN建議,要做五個基本基因檢測,包括RAS、MSI-H、HER 2、BRAF、NTRK。由於NTRK要做次世代基因檢測,費用比較高,通常建議國內的病人可以根據經濟狀況決定是否檢驗,其他四個基因則強烈建議要檢測,其中RAS有健保給付。
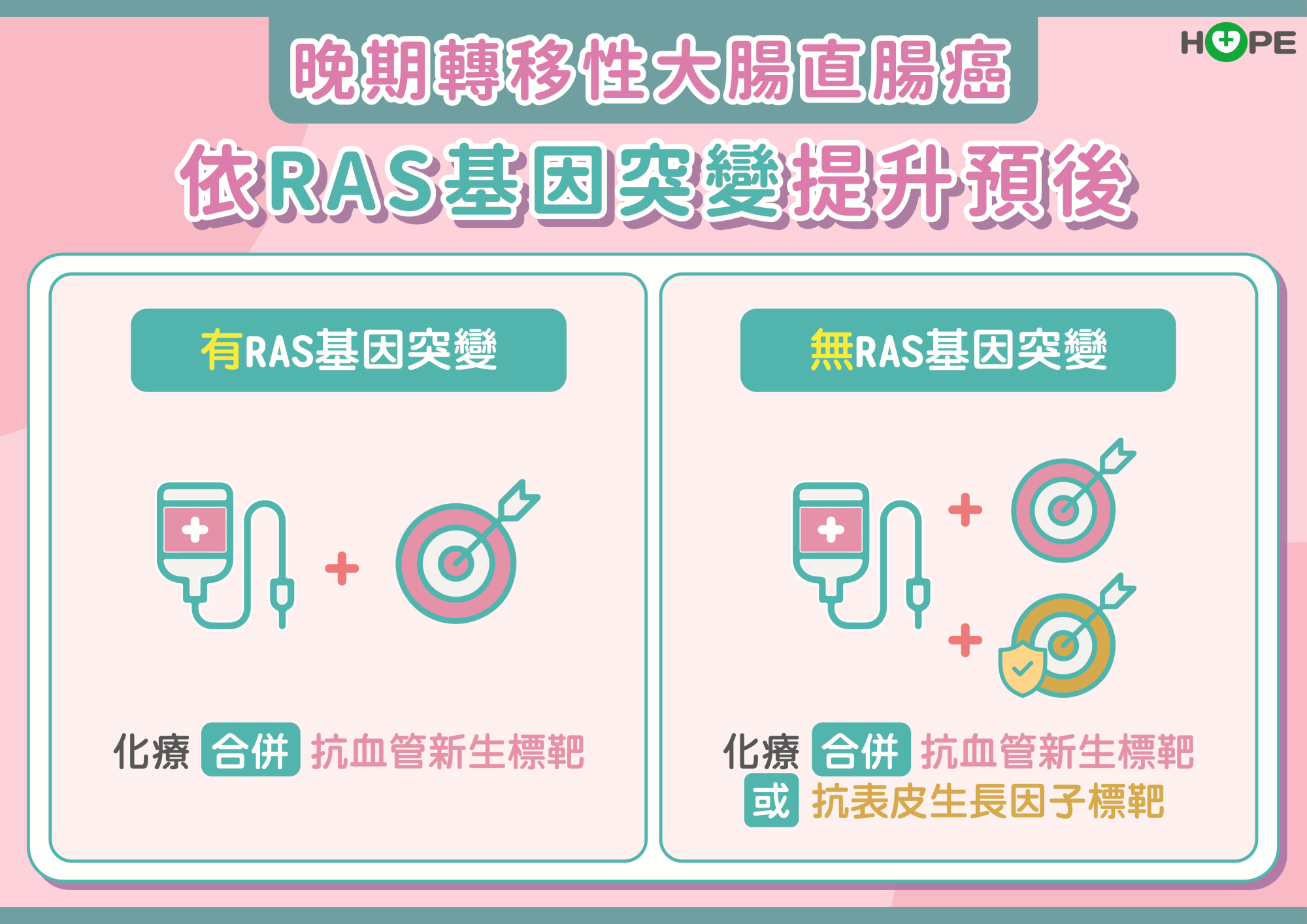
RAS基因變異與否會影響轉移性大腸直腸癌的用藥選擇,治療前要先做此基因檢測。梁逸歆指出,「RAS基因變異」對抗表皮生長因子的標靶藥物反應差,只能用抗血管新生標靶藥物治療,第一線治療已有健保給付。「RAS基因無變異」者,可以使用抗表皮生長因子標靶藥物及抗血管新生標靶藥物,前者的治療效果更佳,健保皆有給付。
預防勝於治療,大腸直腸癌可以透過糞便潛血、大腸鏡檢查篩檢,但是多數人聽到要照大腸鏡就害怕,基因檢測篩檢在今年有非常大的進展,美國FDA近期可能會核准做為大腸直腸癌的篩檢工具。未來只要抽血、做液態切片檢測,檢驗血液中有無疑似癌細胞的DNA,針對癌細胞陽性的高風險者,再進一步做大腸鏡檢查,未發現者為低風險,接下來繼續抽血、定期追蹤即可。

- 觀看完整直播:https://youtu.be/ooYYyau5LQU
10分鐘掌握大腸直腸癌治療新趨勢!
