【名醫開講】早期「荷爾蒙陽性乳癌」如何降低復發?一次看懂高風險指標與完整治療策略

諮詢/臺北榮民總醫院 腫瘤醫學部 劉峻宇醫師
整理/癌症希望基金會
許多人以為,乳癌手術完成後就「治療結束」。但其實上,對於荷爾蒙陽性乳癌而言,「術後如何預防復發」,才是影響長期存活的關鍵。 臺北榮民總醫院腫瘤醫學部 劉峻宇醫師指出,荷爾蒙陽性乳癌的特性是復發風險時間較長,即使在早期,也可能在多年後復發,因此術後治療與長期追蹤不可忽視。
認識最常見的乳癌類型
在所有乳癌中,約有6~7成屬於「荷爾蒙陽性、HER2陰性」,可簡單理解為:
- 荷爾蒙陽性: 雌激素受體 (ER) 或黃體素受體 (PR)為陽性,癌細胞會受到女性荷爾蒙刺激而生長。
- 第二型人類上皮生長因子(HER2)陰性:不適用HER2標靶治療。
劉峻宇醫師提醒,這類型乳癌雖然進展相對較慢,但因與荷爾蒙密切相關,若未妥善控制,殘存的癌細胞仍可能持續受到刺激而復發。
早期乳癌範圍廣,已涵蓋第三期
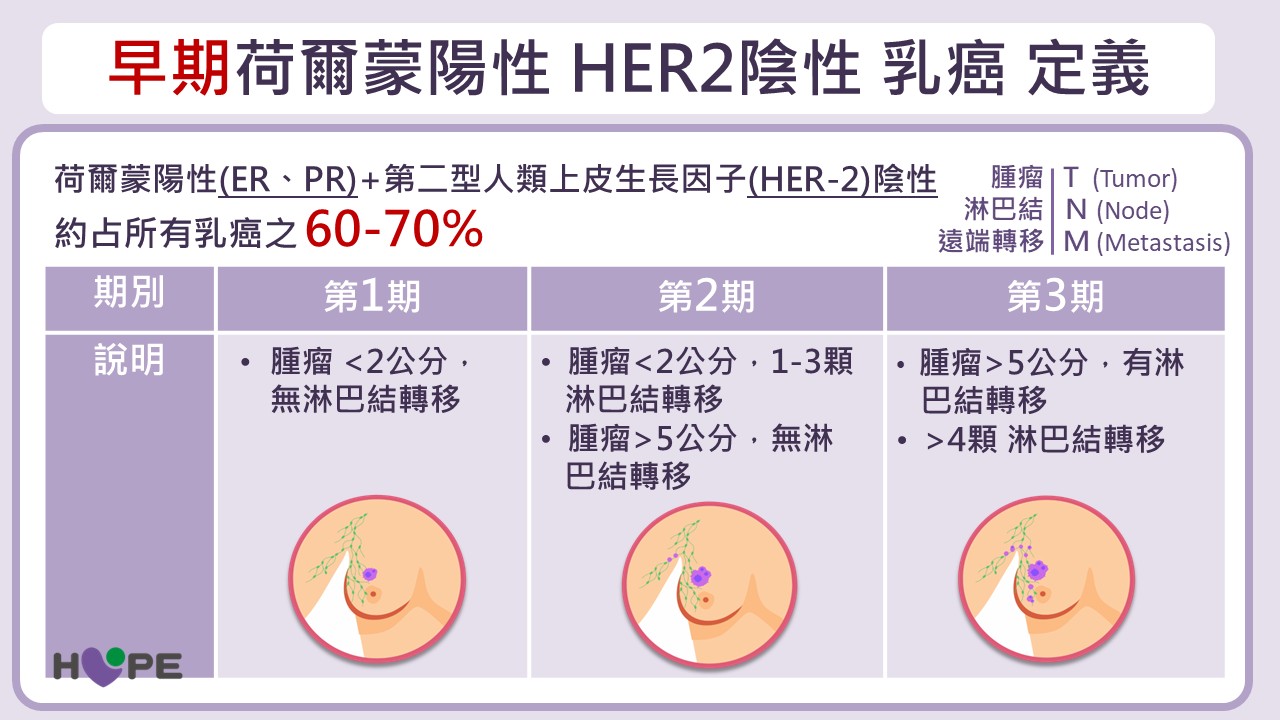
醫學界目前已將「早期乳癌」的範圍擴大至第三期,代表多數乳癌病人仍有機會達到治癒。劉峻宇醫師指出,即使進入第三期,只要尚未發生遠端轉移,仍可透過積極治療,爭取良好的治療成效。第一至第三期乳癌的基本判定方式如下:
- 第一期:腫瘤小於2公分,無淋巴結轉移。
- 第二期:腫瘤較大或已有1~3顆淋巴結轉移。
- 第三期:淋巴結轉移達4顆以上,或腫瘤侵犯皮膚或胸壁。
不只看期別!關鍵在「復發風險」
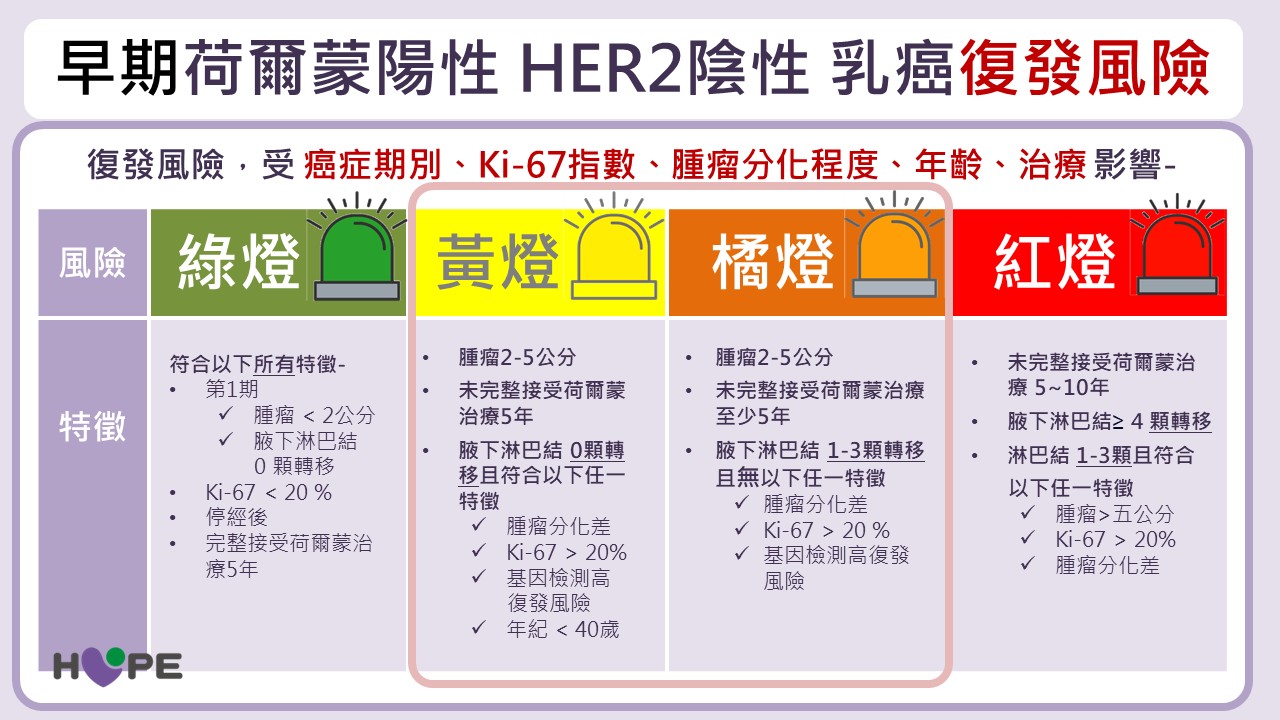
評估乳癌期別的傳統標準為TNM分期系統,包含腫瘤大小(T)、淋巴結轉移數目(N)及是否有遠端轉移(M)。然而,劉峻宇醫師強調,臨床上除了分期之外,更需綜合評估病人的個人條件與腫瘤的生物特性,才能更準確判斷復發風險。也就是說,過去著重「第幾期」,現在更重視「復發風險評估」。
若符合以下任一項情況,代表未來復發風險相對較高,需特別留意:
- Ki67指數高於20%:代表癌細胞的繁殖速度快、侵襲性較強。
- 年齡小於40歲:年輕女性體內荷爾蒙活性高,可能增加腫瘤生長機會。
- 基因檢測顯示高風險:顯示腫瘤具有較高復發傾向。
- 未完成5年荷爾蒙治療:為最關鍵且常被忽略的因素,若未完成完整療程,殘存癌細胞可能持續受到荷爾蒙刺激,導致復發風險上升。
術後防護再升級:建立多層次治療策略
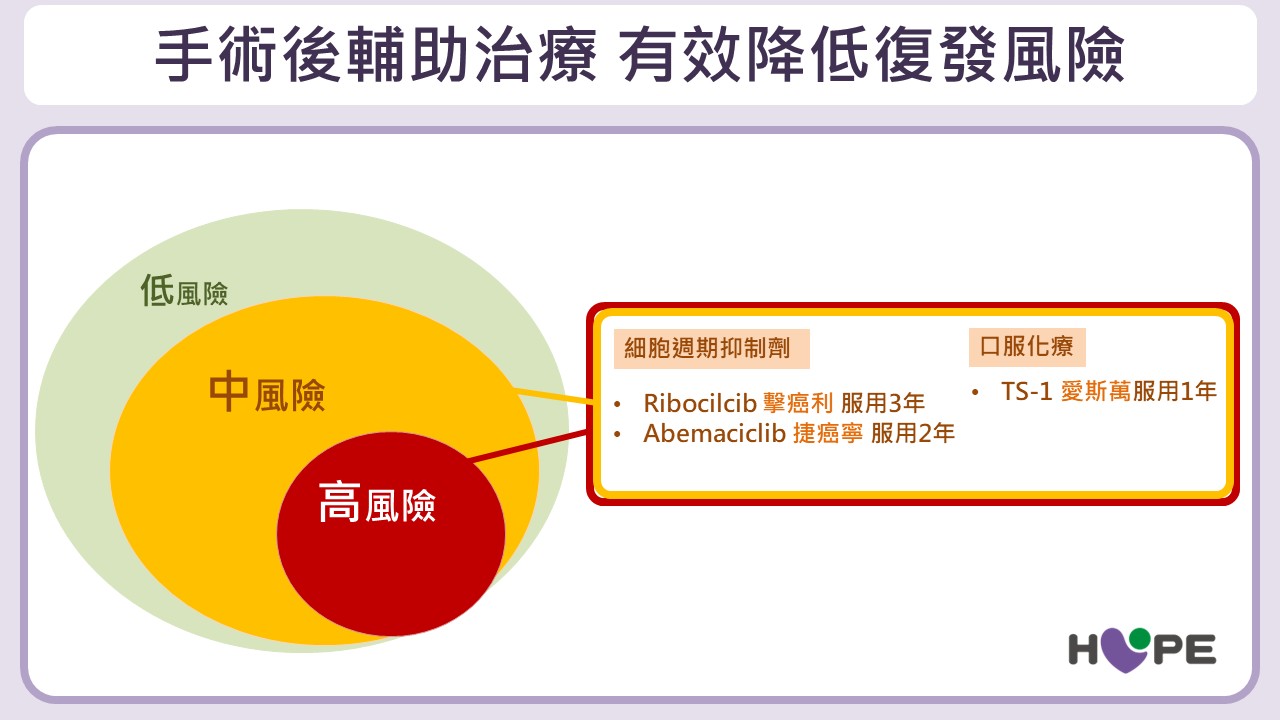
傳統術後治療以「抗荷爾蒙藥物」為基礎,通常需持續服用至少5年(停經前女性可能需搭配停經針)。針對中、高風險族群,目前可進一步搭配以下治療:
- 細胞週期抑制劑 (CDK4/6 標靶藥):通常服用2~3年,可進一步降低約10%的復發風險,且「不論是否有淋巴結轉移」皆可能受益。劉峻宇醫師以生活化比喻說明,抗荷爾蒙治療就像是必備的「主食」,而口服化療或CDK4/6抑制劑,則如同依需求加點的「配菜」。病友可依自身風險、經濟條件與健保給付情形,與醫師共同討論最合適的治療組合。
- 口服化療藥 (TS-1):通常服用1年。研究顯示,在荷爾蒙治療的基礎上,能額外提升約5~7%的保護力。
妥善管理副作用,治療更安心
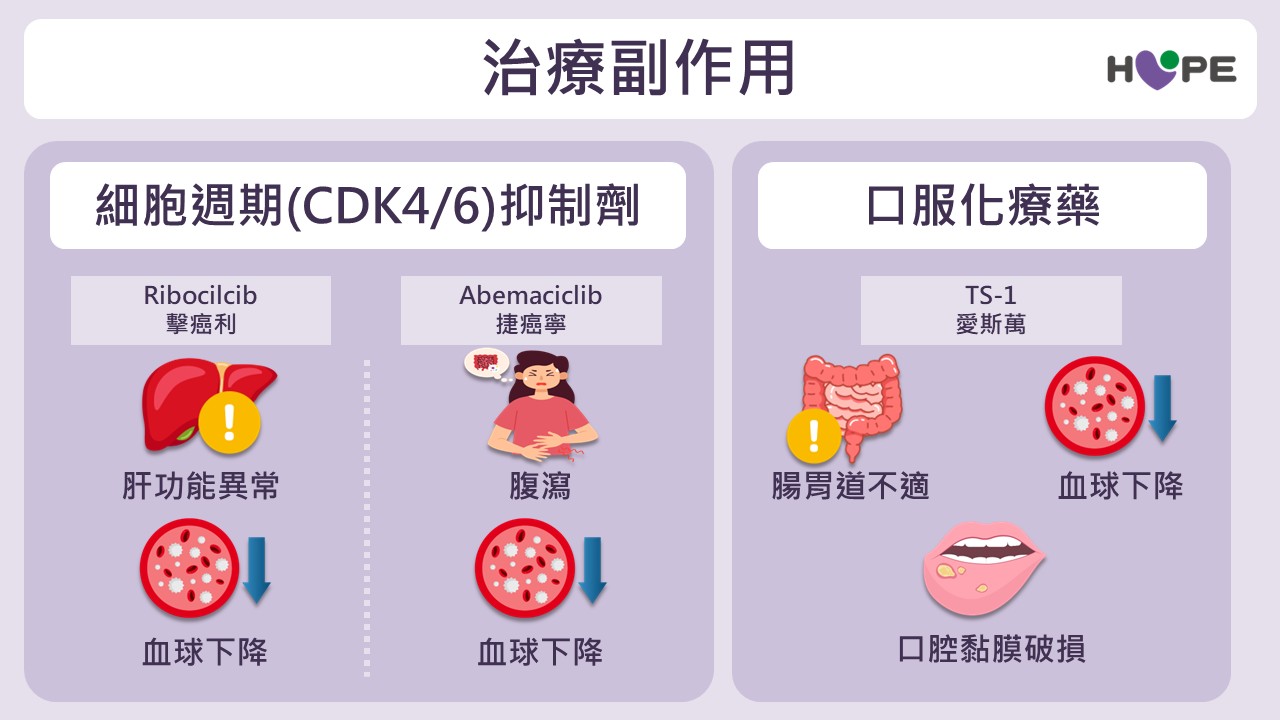
各類藥物可能帶來不同副作用,但多數情況可透過醫療介入有效緩解:
- 細胞週期抑制劑(CDK4/6 抑制劑):不同藥物副作用略有差異,但多數可透過監測與調整控制。使用時需留意血球變化、肝功能及腸胃道反應,並依醫囑定期回診。部分藥物(如擊癌利)少數病人可能出現肝指數上升(約7%以下),需定期抽血追蹤,亦可能伴隨血球下降或輕微皮疹;另一類藥物(如捷癌寧)則較常見腹瀉,同樣可能出現血球降低風險。
- 口服化療藥:可能出現輕微噁心、腸胃不適、口腔黏膜破損及血球降低等情形。
劉峻宇醫師特別提醒,若副作用影響生活品質,切勿自行停藥或勉強忍耐。應主動與醫療團隊討論,透過調整劑量或更換藥物,大多能在兼顧療效與生活品質的情況下,順利完成治療。
結語:與醫療團隊一起降低復發風險
現今乳癌治療已邁入「個人化精準醫療」時代。每位病人的病情與風險不同,治療策略也應量身打造。透過與醫師充分討論、規律治療與追蹤,多數早期乳癌病人都有機會達到良好預後。抗癌的路,不是孤單前行,而是與醫療團隊一起穩穩走過。
在所有乳癌中,約有6~7成屬於「荷爾蒙陽性、HER2陰性」,可簡單理解為:
- 荷爾蒙陽性: 雌激素受體 (ER) 或黃體素受體 (PR)為陽性,癌細胞會受到女性荷爾蒙刺激而生長。
- 第二型人類上皮生長因子(HER2)陰性:不適用HER2標靶治療。
劉峻宇醫師提醒,這類型乳癌雖然進展相對較慢,但因與荷爾蒙密切相關,若未妥善控制,殘存的癌細胞仍可能持續受到刺激而復發。
醫學界目前已將「早期乳癌」的範圍擴大至第三期,代表多數乳癌病人仍有機會達到治癒。劉峻宇醫師指出,即使進入第三期,只要尚未發生遠端轉移,仍可透過積極治療,爭取良好的治療成效。第一至第三期乳癌的基本判定方式如下:
- 第一期:腫瘤小於2公分,無淋巴結轉移。
- 第二期:腫瘤較大或已有1~3顆淋巴結轉移。
- 第三期:淋巴結轉移達4顆以上,或腫瘤侵犯皮膚或胸壁。

不只看期別!關鍵在「復發風險」
評估乳癌期別的傳統標準為TNM分期系統,包含腫瘤大小(T)、淋巴結轉移數目(N)及是否有遠端轉移(M)。然而,劉峻宇醫師強調,臨床上除了分期之外,更需綜合評估病人的個人條件與腫瘤的生物特性,才能更準確判斷復發風險。也就是說,過去著重「第幾期」,現在更重視「復發風險評估」。
若符合以下任一項情況,代表未來復發風險相對較高,需特別留意:
- Ki67指數高於20%:代表癌細胞的繁殖速度快、侵襲性較強。
- 年齡小於40歲:年輕女性體內荷爾蒙活性高,可能增加腫瘤生長機會。
- 基因檢測顯示高風險:顯示腫瘤具有較高復發傾向。
- 未完成5年荷爾蒙治療:為最關鍵且常被忽略的因素,若未完成完整療程,殘存癌細胞可能持續受到荷爾蒙刺激,導致復發風險上升。

術後防護再升級:建立多層次治療策略
傳統術後治療以「抗荷爾蒙藥物」為基礎,通常需持續服用至少5年(停經前女性可能需搭配停經針)。針對中、高風險族群,目前可進一步搭配以下治療:
- 細胞週期抑制劑 (CDK4/6 標靶藥):通常服用2~3年,可進一步降低約10%的復發風險,且「不論是否有淋巴結轉移」皆可能受益。劉峻宇醫師以生活化比喻說明,抗荷爾蒙治療就像是必備的「主食」,而口服化療或CDK4/6抑制劑,則如同依需求加點的「配菜」。病友可依自身風險、經濟條件與健保給付情形,與醫師共同討論最合適的治療組合。
- 口服化療藥 (TS-1):通常服用1年。研究顯示,在荷爾蒙治療的基礎上,能額外提升約5~7%的保護力。

妥善管理副作用,治療更安心
各類藥物可能帶來不同副作用,但多數情況可透過醫療介入有效緩解:
- 細胞週期抑制劑(CDK4/6 抑制劑):不同藥物副作用略有差異,但多數可透過監測與調整控制。使用時需留意血球變化、肝功能及腸胃道反應,並依醫囑定期回診。部分藥物(如擊癌利)少數病人可能出現肝指數上升(約7%以下),需定期抽血追蹤,亦可能伴隨血球下降或輕微皮疹;另一類藥物(如捷癌寧)則較常見腹瀉,同樣可能出現血球降低風險。
- 口服化療藥:可能出現輕微噁心、腸胃不適、口腔黏膜破損及血球降低等情形。
劉峻宇醫師特別提醒,若副作用影響生活品質,切勿自行停藥或勉強忍耐。應主動與醫療團隊討論,透過調整劑量或更換藥物,大多能在兼顧療效與生活品質的情況下,順利完成治療。

結語:與醫療團隊一起降低復發風險
現今乳癌治療已邁入「個人化精準醫療」時代。每位病人的病情與風險不同,治療策略也應量身打造。透過與醫師充分討論、規律治療與追蹤,多數早期乳癌病人都有機會達到良好預後。抗癌的路,不是孤單前行,而是與醫療團隊一起穩穩走過。
評估乳癌期別的傳統標準為TNM分期系統,包含腫瘤大小(T)、淋巴結轉移數目(N)及是否有遠端轉移(M)。然而,劉峻宇醫師強調,臨床上除了分期之外,更需綜合評估病人的個人條件與腫瘤的生物特性,才能更準確判斷復發風險。也就是說,過去著重「第幾期」,現在更重視「復發風險評估」。
若符合以下任一項情況,代表未來復發風險相對較高,需特別留意:
- Ki67指數高於20%:代表癌細胞的繁殖速度快、侵襲性較強。
- 年齡小於40歲:年輕女性體內荷爾蒙活性高,可能增加腫瘤生長機會。
- 基因檢測顯示高風險:顯示腫瘤具有較高復發傾向。
- 未完成5年荷爾蒙治療:為最關鍵且常被忽略的因素,若未完成完整療程,殘存癌細胞可能持續受到荷爾蒙刺激,導致復發風險上升。

傳統術後治療以「抗荷爾蒙藥物」為基礎,通常需持續服用至少5年(停經前女性可能需搭配停經針)。針對中、高風險族群,目前可進一步搭配以下治療:
- 細胞週期抑制劑 (CDK4/6 標靶藥):通常服用2~3年,可進一步降低約10%的復發風險,且「不論是否有淋巴結轉移」皆可能受益。劉峻宇醫師以生活化比喻說明,抗荷爾蒙治療就像是必備的「主食」,而口服化療或CDK4/6抑制劑,則如同依需求加點的「配菜」。病友可依自身風險、經濟條件與健保給付情形,與醫師共同討論最合適的治療組合。
- 口服化療藥 (TS-1):通常服用1年。研究顯示,在荷爾蒙治療的基礎上,能額外提升約5~7%的保護力。

妥善管理副作用,治療更安心
各類藥物可能帶來不同副作用,但多數情況可透過醫療介入有效緩解:
- 細胞週期抑制劑(CDK4/6 抑制劑):不同藥物副作用略有差異,但多數可透過監測與調整控制。使用時需留意血球變化、肝功能及腸胃道反應,並依醫囑定期回診。部分藥物(如擊癌利)少數病人可能出現肝指數上升(約7%以下),需定期抽血追蹤,亦可能伴隨血球下降或輕微皮疹;另一類藥物(如捷癌寧)則較常見腹瀉,同樣可能出現血球降低風險。
- 口服化療藥:可能出現輕微噁心、腸胃不適、口腔黏膜破損及血球降低等情形。
劉峻宇醫師特別提醒,若副作用影響生活品質,切勿自行停藥或勉強忍耐。應主動與醫療團隊討論,透過調整劑量或更換藥物,大多能在兼顧療效與生活品質的情況下,順利完成治療。

結語:與醫療團隊一起降低復發風險
現今乳癌治療已邁入「個人化精準醫療」時代。每位病人的病情與風險不同,治療策略也應量身打造。透過與醫師充分討論、規律治療與追蹤,多數早期乳癌病人都有機會達到良好預後。抗癌的路,不是孤單前行,而是與醫療團隊一起穩穩走過。
各類藥物可能帶來不同副作用,但多數情況可透過醫療介入有效緩解:
- 細胞週期抑制劑(CDK4/6 抑制劑):不同藥物副作用略有差異,但多數可透過監測與調整控制。使用時需留意血球變化、肝功能及腸胃道反應,並依醫囑定期回診。部分藥物(如擊癌利)少數病人可能出現肝指數上升(約7%以下),需定期抽血追蹤,亦可能伴隨血球下降或輕微皮疹;另一類藥物(如捷癌寧)則較常見腹瀉,同樣可能出現血球降低風險。
- 口服化療藥:可能出現輕微噁心、腸胃不適、口腔黏膜破損及血球降低等情形。
劉峻宇醫師特別提醒,若副作用影響生活品質,切勿自行停藥或勉強忍耐。應主動與醫療團隊討論,透過調整劑量或更換藥物,大多能在兼顧療效與生活品質的情況下,順利完成治療。

結語:與醫療團隊一起降低復發風險
現今乳癌治療已邁入「個人化精準醫療」時代。每位病人的病情與風險不同,治療策略也應量身打造。透過與醫師充分討論、規律治療與追蹤,多數早期乳癌病人都有機會達到良好預後。抗癌的路,不是孤單前行,而是與醫療團隊一起穩穩走過。
