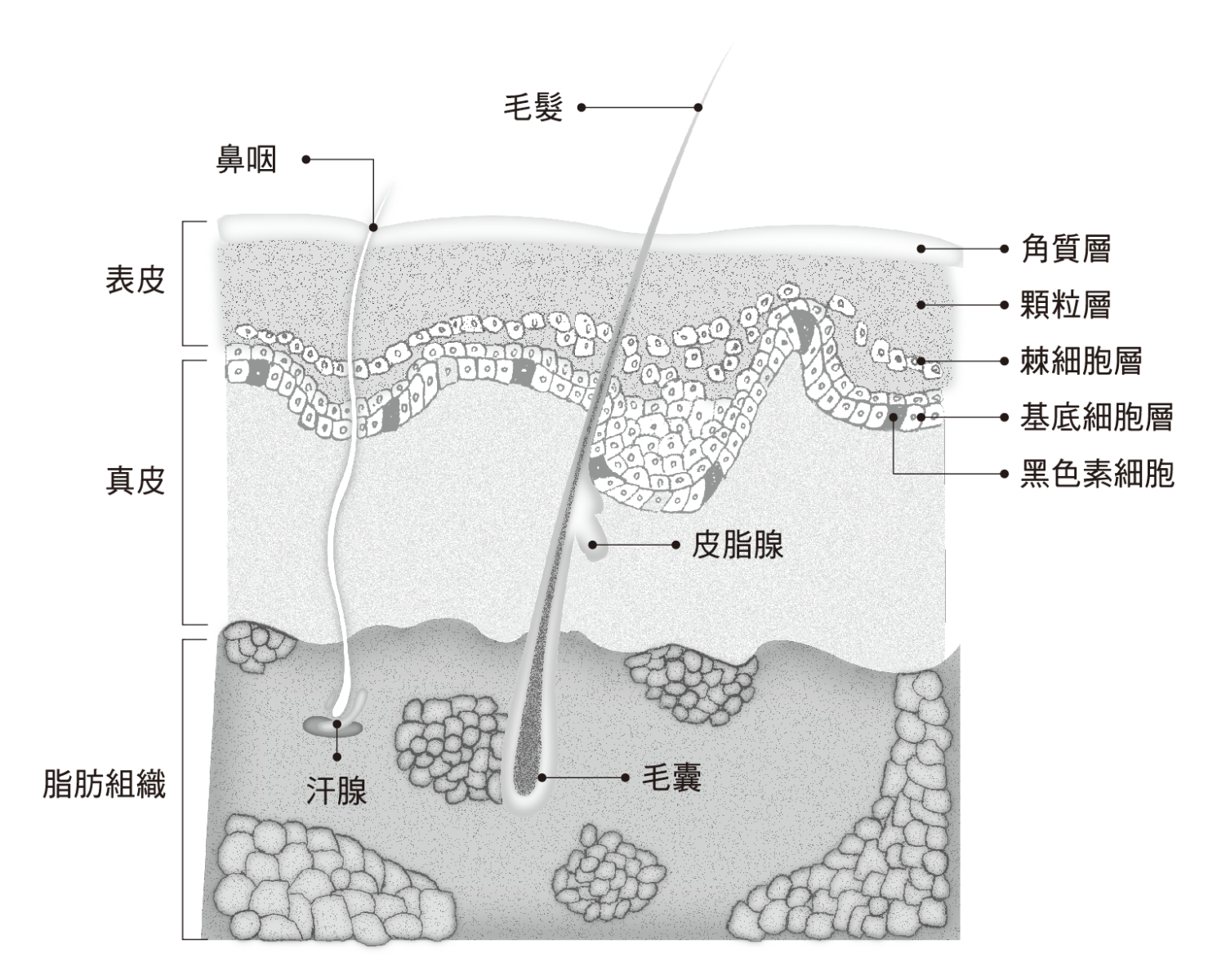
背景成因
皮膚癌是表皮細胞異常失控生長而形成的皮膚惡性腫瘤
危險因子
發生皮膚癌可能的原因:
- 陽光:皮膚癌主要和日常生活中累積的紫外線曝曬程度有關,需長期在陽光下工作的人都是高危險群。
- 膚色較淺、易曬傷者:因為黑色素細胞較少,對紫外線抵抗力會較差。
- 服用免疫抑制或荷爾蒙藥物:這些藥物會使皮膚對光線敏感增加
- 有皮膚癌家族史
- 人類乳突病毒(HPV)
- 含砷的飲用水
臨床症狀
皮膚癌最常見的警訊是皮膚的一些變化:
- 硬塊:它可能是平滑、發亮或帶蠟狀的硬塊。
- 斑塊:有可能是像痣一般,但邊緣不明、顏色改變或腫大。
- 紅色結痂:可能是紅色硬塊或是出血結痂。
- 屑狀:有時是扁平、粗糙、乾澀或鱗屑狀。
有些皮膚病變可能是皮膚癌的前期變化,需特別注意:
- 日光性角化症:這是常年曝曬陽光所造成的皮膚病變,可能演變為鱗狀細胞癌。表現症狀通常是皮膚表皮粗糙、有厚度不一的鱗片狀碎屑脫落,多發生在臉部、前臂、手背。
- 波恩氏病(Bowen's disease):在台灣西南沿海的老一輩居民,因長期飲用含砷的地下水,除了產生烏腳病和心血管疾病外,也產生體內和皮膚的惡性腫瘤。在皮膚方面最常見的就是「波恩氏病」。這是一種鱗狀細胞癌的原位癌,病灶處有淡紅色突起的角質厚層,在身體四肢都可以見到。
相關檢查
STEP 1 首先,皮膚專科醫師會先問診及視診,來詳細觀察皮膚的異常狀況。
STEP 2 當皮膚看起來不正常時,醫師會取下這些範圍的組織在顯微鏡下觀察以確定診斷,這叫做「組織切片檢查」,是確立皮膚癌的主要方法。
STEP 3 若懷疑有淋巴擴散或轉移,則需安排更多的檢查,如:電腦斷層、正子攝影(P.E.T.),以了解皮膚癌的病程進展。
STEP 2 當皮膚看起來不正常時,醫師會取下這些範圍的組織在顯微鏡下觀察以確定診斷,這叫做「組織切片檢查」,是確立皮膚癌的主要方法。
STEP 3 若懷疑有淋巴擴散或轉移,則需安排更多的檢查,如:電腦斷層、正子攝影(P.E.T.),以了解皮膚癌的病程進展。
癌症分期
依組織形態分類,較常見有:基底細胞癌、鱗狀細胞癌、黑色素細胞癌。不同組織型態也採取不同的分期方式。
基底細胞癌與鱗狀細胞癌的分期
根據美國癌症聯合委員會(AJCC)第八版分期法分為第零期至四期:
| 零期 | 即原位癌,範圍僅限於表皮。 |
| 第一期 | 腫瘤厚度<2cm |
| 第二期 | 腫瘤厚度介於2~4 cm |
| 第三期 | 1. 腫瘤厚度 ≧4 cm,有或無一顆 ≦3cm之同側淋巴結轉移 2. 或腫瘤厚度<4cm,有一顆 ≦3cm之同側淋巴結轉移 |
| 第四期 | 1. 有一顆3~6cm之同側淋巴結轉移; 2. 或有明顯之骨頭或顱底侵犯並合併淋巴結轉移; 3. 或已轉移至其他器官,如肺、肝、腦。 |
黑色素瘤的分期
| 零期 | 即原位癌,範圍僅限於表皮。 | ||
| 第一期 | ⅠA | 腫瘤厚度<0.8mm,無潰瘍。 | |
| ⅠB | 腫瘤厚度介於0.8~2 mm無潰瘍; 或0.8-1 mm有潰瘍。 |
||
| 第二期 | 未穿透到皮膚以外。 | ⅡA | 腫瘤厚度介於1.01~2 mm,有潰瘍。 或介於2.01~4 mm,無潰瘍、無淋巴結轉移。 |
| ⅡB | 腫瘤厚度介於2.01~4 mm,有潰瘍; 或 >4 mm,無潰瘍、無淋巴結轉移。 |
||
| ⅡC | 腫瘤厚度 >4 mm,有潰瘍、無淋巴結轉移。 | ||
| 第三期 | 周圍淋巴結已受到侵犯。 | ⅢA | 腫瘤厚度≦2 mm,無潰瘍; 或≦1 mm,有潰瘍、有1~3顆淋巴結轉移。 |
| ⅢB | 腫瘤厚度≦4mm無潰瘍; 或≦2mm,有潰瘍、有1~3顆淋巴結轉移; 或有通路中轉移或轉移合併淋巴轉移; 或衛星狀轉移而無淋巴結轉移。 |
||
| ⅢC | 腫瘤厚度≦1mm~ >4mm,且有1~3顆淋巴結轉移; 或≧4顆淋巴結轉移或通路中轉移或衛星狀。 |
||
| ⅢD | 腫瘤厚度 >4mm有潰瘍,且≧4顆淋巴結轉移無通路中轉移或衛星狀轉移; 或通路中轉移或衛星狀轉移合併≧2顆淋巴結轉移。 |
||
| 第四期 | 腫瘤轉移至其他器官,如肺、肝、腦;或已有遠端皮膚、淋巴結的轉移。 | ||
治療照護
手術治療
- 莫氏手術法 (Mohs’surgery) :一種顯微圖像手術,適用於長在顏面且不宜大範圍切除的皮膚癌。
- 液態氮冷凍手術 (Cryosurgery) :僅適用早期或小型表淺病灶,亦不適用黑色素瘤。
- 雷射手術 (Laser surgery):常用來切除早期、小型、淺層、惡性度較低的皮膚表面腫瘤。
- 傳統手術切除:對未出現遠處轉移的皮膚癌而言,手術切除仍是最重要的治療方法。
- 廣泛性切除:用於晚期、大型、深層、或惡性度較高的黑色素瘤病人,切除的區域除了病變適當邊緣切除外,還會依據腫瘤侵犯的厚度來決定。
光動力治療
在標定的腫瘤上使用具感光性藥物,在幾小時或數天之後,再用特殊光線照射,可活化化學物質以摧毀癌細胞。
化學治療
僅對黑色素瘤稍有療效
標靶治療
現在針對具有「BRAF V600 突變陽性」者已發展出有效的標靶藥物,可用於治療轉移性、無法手術的惡性黑色素瘤,且具有BRAF V600基因突變患者。
免疫治療
黑色素瘤具強烈腫瘤抗原表現,所以特別適合免疫治療法,相關製劑包括傳統的干擾素(Interferon)、介白素-2 (IL-2)及發展迅速之免疫檢查點抑制劑等。
放射線治療
依病情的需要大致可分為三類:
- 手術後→輔助加強性放射線治療
- 不做手術→全程放射線治療:如果腫瘤不大且位置處在重要部位,為避免功能或外觀上的損害因而不採取手術治療時,則以全程放射線治療為主要治療方式。
- 已轉移→姑息緩和性放射線治療:當癌細胞由血液或淋巴轉移到全身,會以全身性的化學治療為主。此時放射線治療僅用於緩解轉移癌病引起的局部症狀。
照護
手術治療
- 保持傷口周遭乾淨、乾燥;若發現傷口出現紅、腫、熱痛、有分泌物或發燒,請立即回診。
光動力治療
- 接受光動力治療後,至少六週需要避免直接照射陽光及室內的強光。
化學治療
- 少量多餐,避免生食與空腹。
- 掉髮時,出門可以戴帽子或假髮。
- 保持口腔清潔與衛生。
標靶治療
- 皮膚乾燥:擦拭保濕性高的乳液。
- 紅疹、痘痘:以冰敷舒緩不適感,不要抓破紅疹。
- 甲溝炎:穿著透氣鞋襪,不要長時間走路、跑步。
免疫治療
- 腹瀉:與醫師討論是否服用止瀉藥物。
- 噁心:少量多餐,避免一次吃太多食物。
放射線治療
- 穿著寬鬆、柔軟、容易吸汗的衣物,減輕對皮膚的刺激。
- 輕拍或以清水輕拭皮膚紅癢處,不可用力抓或是自行買藥擦。
- 若皮膚出現破皮、傷口,請通知護理人員。








